Анестезія в хірургії - штучно викликане вимкнення больової чутливості. Анестезія може бути наслідком пригнічення центральної нервової системи з втратою свідомості (див. Наркоз) або блокади периферичної нервової системи на різних рівнях при збереженому свідомості - місцева анестезія. Місцеву анестезію можна отримати кількома способами: охолодженням шкірних покривів, змазуванням слизових оболонок і введенням розчинів знеболюючих речовин в тканини чи порожнини тіла.
Анестезія охолодженням застосовується при розтині поверхнево розташованих гнійників. Зазвичай досягається розпилюванням на потрібній ділянці тіла струменя хлоретилу з ампули до появи на шкірі білої плями.
Анестезія змазуванням слизових оболонок (1-3% розчином дикаїну) застосовується в урології, оториноларингології. Знеболювання зазвичай настає через 4-8 хвилин після змазування слизової оболонки (іноді повторного). В офтальмологічній практиці з метою знеболювання рогової оболонки та кон'юнктиви в кон'юнктивальний мішок закапують 1-2% розчин кокаїну (рідко) або 1% розчин дикаїну.
Введення розчинів знеболюючих речовин у тканини і порожнини тіла
Інфільтраційна анестезія -пошарове просочування тканин анестезуючою розчином, що діють на чутливі нервові закінчення і нервові стовбури, що проходять у зоні поширення розчину. Найбільш досконалим способом інфільтраційної анестезії є футляр анестезія за методом А. В. Вишневського. Сутність методу полягає в тугий інфільтрації фасциальних просторів 0,25% розчином новокаїну. Новокаиновый інфільтрат як би «повзе» по фасциальні просторів («повзучий інфільтрат»), омиваючи закінчення нервів. Анестезія по А. В. Вишневському забезпечує досконале знеболювання при операціях практично на всіх органах. Крім того, при футлярной анестезії відбувається так звана гідравлічна препаровка тканин, що значно полегшує роботу хірурга. Анестезія цим методом починають з внутрішньошкірної ін'єкції розчину через тонку голку (утворюється так звана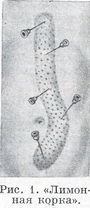 лимонна кірка, рис. 1). Потім окремими уколами інший, довгою голкою вводять розчин в підшкірну клітковину, потім в подфасциальное простір. Подальша техніка анестезії визначається видом операції та областю втручання. Инфильтрационную анестезію не слід проводити у дітей в ранньому віці і у хворих з особливо вразливою нервовою системою.
лимонна кірка, рис. 1). Потім окремими уколами інший, довгою голкою вводять розчин в підшкірну клітковину, потім в подфасциальное простір. Подальша техніка анестезії визначається видом операції та областю втручання. Инфильтрационную анестезію не слід проводити у дітей в ранньому віці і у хворих з особливо вразливою нервовою системою. Провідникова анестезія досягається введенням розчину анестезуючого засобу в оболонку великих нервових стовбурів або частіше у навколишні тканини. В результаті виникає втрата больової чутливості в області, иннервируемой даним нервом (регіонарна анестезія). Для провідникової анестезії використовують 0,25; 0,5; 1 або 2% розчини новокаїну. При анестезії шийного сплетення голку вводять посередині заднього краю грудинно-ключично-сосковий м'язи до поперечних відростках III - IV шийних хребців, при анестезії плечового сплетення - досередини від середини ключиці у напрямку до хребців. При парасакральной анестезії вводять новокаїн збоку від куприка, при сакральної (крижовій) - через сакральне отвір до волокон кінського хвоста. Анестезію міжреберних нервів виробляють ін'єкцією новокаїну по нижньому краю ребер, відступивши на 5-6 см від хребта. Різновидом провідникової анестезії є ваго-симпатична блокада (див. новокаїнова Блокада). Внутрішньовенну анестезію проводять при хірургічних втручаннях на кінцівках; вводять 100-250 мл 0,5% розчину новокаїну у вену під джгутом (рис. 2).
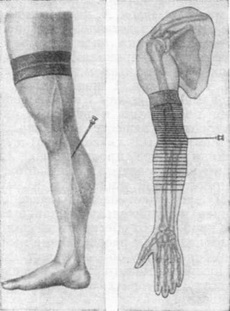 внутрішньо-кісткова анестезія проводиться введенням 50-100 мл 0,5% розчину новокаїну в епіфіз кістки через товсту голку (діаметр 1 мм) з мандреном (рис. 3). Попередньо підняту вгору на 2 - 3 хвилини кінцівку туго бинтують гумовим бинтом від кінчиків пальців (штрихування показує переважне поширення анестезуючого розчину)
внутрішньо-кісткова анестезія проводиться введенням 50-100 мл 0,5% розчину новокаїну в епіфіз кістки через товсту голку (діаметр 1 мм) з мандреном (рис. 3). Попередньо підняту вгору на 2 - 3 хвилини кінцівку туго бинтують гумовим бинтом від кінчиків пальців (штрихування показує переважне поширення анестезуючого розчину)Протипоказаннями до внутрішньокісткової і внутрішньовенної анестезії є тромбофлебіт, варикозне розширення вен, необхідність тривалого втручання (більше 40 - 60 хвилин).
Для анестезії щелепно-лицьової області застосовують инфильтрационную або провідникову анестезію. Для провідникової анестезії особи анестезуючу речовину вводять в область бугра верхньої щелепи, підочноямкового, піднебінного, різцевого отвору. Блокаду II гілки
 трійчастого нерва проводять введенням розчину в область крило-піднебінної ямки. При операціях на нижній щелепі розчин вводять в область нижньощелепного отвору або нижньощелепного піднесення. Блокаду III гілки трійчастого нерва виробляють біля овального отвору на підставі черепа. Деякі способи провідникової анестезії щелепно-лицьової області представлено на рис. 4. ( 1 - подглазничная; р - подглазничная внеротовым способом; 3 - подскуловой спосіб анестезії II гілки трійчастого нерва; 4 - нижньощелепних анестезія)
трійчастого нерва проводять введенням розчину в область крило-піднебінної ямки. При операціях на нижній щелепі розчин вводять в область нижньощелепного отвору або нижньощелепного піднесення. Блокаду III гілки трійчастого нерва виробляють біля овального отвору на підставі черепа. Деякі способи провідникової анестезії щелепно-лицьової області представлено на рис. 4. ( 1 - подглазничная; р - подглазничная внеротовым способом; 3 - подскуловой спосіб анестезії II гілки трійчастого нерва; 4 - нижньощелепних анестезія)Спинномозкова анестезія проводиться шляхом проколу твердої мозкової оболонки в проміжку між XII грудним I і поперековим хребцями або між і і ІІ поперековими хребцями і введення анестезуючого речовини (зазвичай 1% розчин 0,5-0,8 мл совкаина) в субарахноїдальний простір. Анестезуючий розчин змішується з спинномозковою рідиною і через 5-10 хв. настає блокада корінців чутливих і рухових нервів, що забезпечує повне знеболювання і розслаблення м'язів. Застосовується головним чином при операціях на органах малого таза, черевної порожнини, операціях на нижніх кінцівках.
Протипоказання до спинномозкової анестезії: низький кров'яний тиск, гостра крововтрата, огрядність хворого, пухлини головного або спинного мозку, сифіліс центральної нервової системи, менінгіт, сепсис, гнійничкові ураження шкіри в поперековій області, викривлення хребта у поперековому відділі. У перші години і дні після спинномозкової анестезії може розвинутися головний біль, тому хворому слід заборонити піднімати голову, при виникненні болю - повний спокій, на голову міхур з льодом, внутрішньовенно вводять 5 мл 40%розчину гексаметилентетраміну (уротропіну), або 100 мл 0,5% розчину хлориду натрію, або 100 мл 40% розчину глюкози. См. також Спинномозкова пункція.
Перидуральна анестезія проводиться введенням анестезуючого розчину в перидуральне простір. При перидуральною анестезії розчин блокує передачу нервових імпульсів по корінцях спинномозкових нервів, не змішуючись зі спинномозковою рідиною.
Протипоказання до перидуральною анестезії: викривлення і деформації хребта, гнійники в області передбачуваного проколу, позаматкова вагітність, знижений артеріальний тиск, важкі форми нефриту, декомпенсований порок серця.
