Ангіна (angina pharyngis; лат. angina, від ango - стискаю, душу; синонім: гострий тонзиліт, гострий амігдаліт) - загальне гостре інфекційне захворювання, при якому запальні явища виражені головним чином у лимфаденоидной тканини глотки (частіше - мигдаликів).
Ангіна - один з найпоширеніших захворювань верхніх дихальних шляхів, за частотою займає друге місце (після грипу та гострого катару верхніх дихальних шляхів). Ангіну хворіють переважно діти дошкільного та шкільного віку, а також дорослі до 35-40 років. У грудних дітей і у людей старечого віку ангіна спостерігається рідко.
Етіологія. В етіології ангіни основна роль належить різним видам мікробів, частіше бета-гемолітичних стрептококів групи А, рідше - стафілококів, пневмококів; іноді встановлюється і вірусне походження ангіни (аденовіруси та ін). Збудник може потрапляти в організм ззовні шляхом крапельної інфекції або з продуктами харчування (екзогенний шлях); в інших випадках захворювання виникає в результаті активації мікробів, сапрофитирующих в лакунах мигдаликів або на їх поверхні (ендогенний шлях). Останнє, як правило, відзначається часто у людей з хронічним тонзилітом, різними захворюваннями порожнини рота і верхніх дихальних шляхів. Гострі запальні явища в області мигдалин можуть виникати за типом вторинної інфекції при різних захворюваннях, різко знижують імунобіологічні реакції організму, наприклад при хворобах крові. У розвитку ангіни значна роль належить зміні реактивності організму, що може бути викликано багатьма причинами, особливо часто загальним або місцевим охолодженням. Тому незагартовані люди, як правило, частіше хворіють на ангіну. Велике значення мають перевтома, нераціональне харчування, несприятливі виробничі та побутові фактори. Особливу роль у реалізації алергічних реакцій відіграють мигдалини. Стрептококи, які знаходяться на їх поверхні і в лакунах, володіють іноді вираженими сенсибілізуючими властивостями. У визначених умовах у мигдаликах утворюються аутоалергени.
Патологічна анатомія. Патологоанатомічні зміни в мигдалинах знаходяться в прямій залежності від характеру загального захворювання, місцевого поразки і вікових особливостей. Як правило, процес при ангіні двосторонній, запальні явища в мигдалині можуть розвинутися як на її зевной поверхні, так і в глибині лакун і в паренхімі. При катаральній ангіні відзначаються гіперемія, набряклість, лейкоцитарна інфільтрація паренхіми мигдалини. Епітелій на поверхні мигдалини і в лакунах місцями потовщується і злущується. При лакунарній та фолікулярній ангіні явища запалення більш виражені. В паренхімі мигдалин утворюються лимфогистиоцитарные інфільтрати з ділянками некрозу. В лакунах порушується цілісність епітелію; велика кількість серозно-слизового відокремлюваного з домішкою лейкоцитів, лімфоцитів, які відпали клітин епітелію, кристалів холестерину і навіть колоній бактерій. Порушення цілості покривного епітелію обумовлює рясне виділення лейкоцитів і фібрину, у зв'язку з чим утворюються фібринозні плівки, нальоти. Іноді ці плівки зливаються між собою і на поверхні мигдалини утворюється «зливний» наліт. В окремих ділянках-тромбоз дрібних тонзіллярних вен і розширення лімфатичних судин. Виразково-некротична ангіна характеризується переважанням явищ некрозу тканини мигдалини. Іноді некроз поширюється на піднебінні дужки, м'яке піднебіння і язичок. Подібні явища найчастіше бувають при хворобах крові, зокрема агранулоцитозі, алейкія, а також при ангіні Симановского - Плаута - Венсана.
Клінічна картина і перебіг. Інкубаційний період при ангіні триває від кількох годин до кількох днів. У продромальному періоді відзначаються загальне нездужання, неприємні відчуття в горлі при ковтанні, першіння. Потім з'являються болі в горлі при ковтанні, погіршується загальне самопочуття. Вираженість цих явищ при різних формах ангіни і в умовах різної реактивності організму дуже різноманітна. Найбільш часто зустрічаються катаральна, лакунарна та фолікулярна, рідше - виразково-некротична та інші форми ангіни.
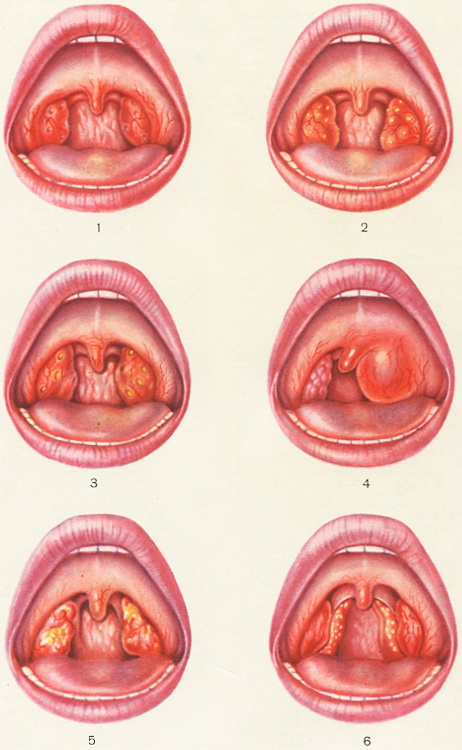
Катаральна ангіна протікає найбільш легко, характеризується переважним ураженням мигдаликів і вільного краю передніх піднебінних дужок (гіперемія та набрякання) (цветн. табл., рис. 1). Захворювання починається гостро - з незначною болю в горлі, відчуття першіння, сухість, чужорідного тіла в глотці. З'являються загальне нездужання, розбитість, головний біль, іноді невеликий озноб. Незабаром біль в горлі при ковтанні посилюється, нерідко припухають, стають болючими підщелепні та шийні лімфатичні вузли. Температура зазвичай субфебрильна, рідко вище 38°. У дітей загальний стан порушується більшою мірою, температура іноді піднімається до 39-39,5°. Тривалість захворювання в середньому 3-5 днів. Якщо температура довго не нормалізується, залишається загальне нездужання, це свідчить про ускладнений процесі. Катаральна ангіна може переходити в лакунарну, фолікулярну, флегмонозную.
Лакунарна та фолікулярна ангіна характеризуються більш вираженою клінічною картиною. Деякі клініцисти не розмежовують ці форми ангіни, так як іноді це буває важко і практично не потрібно. Симптоматика залежить від ступеня інтоксикації організму. З'являються сильні болі в горлі при ковтанні, нездужання, розбитість, тягнуть відчуття в литках і попереку, головний біль, р° до 39-40°. В крові - лейкоцитоз (кількість лейкоцитів до 20 000-25 000), зсув лейкоцитарної формули вліво, прискорена РОЕ, іноді до 40-50 мм / год. Регіонарні лімфатичні вузли звичайно збільшені, болючі. При фарингоскопії - різка гіперемія та інфільтрація слизової оболонки глотки, набряк піднебінних мигдалин. При фолікулярної ангіни на видатної поверхні мигдалин видно округлої форми жовтувато-білі точки - запалені фолікули; поверхня мигдалини нагадує картину зоряного неба (цветн. табл., рис. 2). При лакунарній ангіні в горлышках лакун з'являються жовтувато-білі нальоти, які можуть зливатися (цветн. табл., рис. 3); захворювання триває в середньому 5-7 днів.
Флегмонозно ангіною (цветн. табл., рис. 4) слід вважати процес, що локалізується в самій мигдалині. При абсцесі, що розвивається в паренхімі мигдалин,- так званим миндаликовом або внутриминдаликовом, загальні і місцеві запальні явища менш виражені. Абсцес найчастіше самостійно розкривається в просвіт глотки через одну з крипт мигдалини.
Ангіна Симановского - Плаута - Венсана (синонім виразково-плівчаста ангіна) нерідко розвивається у людей виснажених попередніми захворюваннями, при аліментарній дистрофії. Специфічним збудником цієї форми ангіни вважається фузоспирохетный симбіоз - веретеноподібна паличка (Вас. fusiformis) і спірохети порожнини рота (Spirochaeta buccalis), які часто знаходяться в порожнині рота у авирулентном стані. Ангіна Симановского - Плаута - Венсана є певної нозологічної формою, часто протікає одночасно з виразковим стоматитом аналогічної етіології.
Захворювання іноді виникає спорадично, іноді у вигляді масових спалахів. Характерна однобічність процесу, незначні болі в горлі при ковтанні, нерізко виражений регіонарний лімфаденіт. Загальний стан порушений мало, температура субфебрильна або нормальна. На піднебінних мигдаликах нальоти жовтувато-білого кольору (цветн. табл., рис. 5), які складаються з відмерлих частин слизової оболонки; після їх відторгнення залишається жовтуватого кольору поверхнева виразка з чіткими краями. У рідкісних випадках, крім слизової оболонки, виразкуватись підлеглі тканини і навіть окістя, що може призводити до прободению твердого неба, руйнування ясен, випадання зубів.
Приєднання кокової флори змінює загальну клінічну картину; з'являються сильні болі при ковтанні, запах з рота, значно підвищується температура. У крові спочатку нейтрофільний лейкоцитоз (кількість лейкоцитів до 15 000), в подальшому і помірна анемія. Захворювання триває 8-14 днів, але може тривати кілька тижнів і навіть місяців. Бактерії фузоспирохетной асоціації іноді виявляються при изъязвившемся раку піднебінної мигдалини, що веде нерідко до діагностичної помилки.
Так звана герпетична ангіна характеризується висипанням пухирців на слизовій оболонці зіва, рідко - на піднебінних мигдаликах, тому правильніше говорити про герпетичному мезофарингите. Захворювання викликається вірусами. Останнім часом стали виділяти аденовирусную ангіну; для уточнення діагнозу потрібно ряд спеціальних лабораторних досліджень (див. Аденовірусні інфекції).
В особливу групу відносять так звані вторинні ангіни при захворюваннях крові (агранулоцитоз, алейкія аліментарно-токсична, лейкози, лістеріоз, інфекційний мононуклеоз).
Ангіна язичної мигдалини частіше виникає одночасно з ураженням інших мигдалин, але іноді є самостійним захворюванням. Крім загальних явищ, характерна біль в глибині глотки і кореня язика, посередині. Місцеві зміни виявляються лише при ларингоскопії: мовний мигдалина гіперемована, інфільтрована, інколи покрита точковим або зливним жовтувато-білим нальотом. В ряді випадків спостерігається гостре запалення лимфаденоидной тканини, що локалізується в носоглотці, а також на бічних стінках і на задній стінці глотки, - ангіна носоглоткової мигдалини, ангіна бічних валиків (цветн. табл., рис.6) і ангіна гранул задньої стінки глотки.
Особливе місце займають захворювання околоминдаликовой клітковини, по суті не є ангіною, але за якими протягом багатьох років зберігається назва «ангіна». До них в першу чергу відноситься так звана флегмонозна А., або, правильніше, гострий паратонзилліт, так як в запальний процес втягується переважно околоминдаликовая клітковина та інші экстратонзиллярные тканини. Гноєтворні мікроби проникають сюди з крипт піднебінних мигдаликів, в більшості випадків під час або незабаром після закінчення істинної А.
Розрізняють три форми або стадії, гострого паратонзилліта: набрякла, інфільтративна і абсцедуюча (Б. С. Преображенський). По локалізації можуть бути наступні околоминдаликовые (паратонзиллярные, перитонзиллярные) абсцеси.
1. Передній або передньо-верхній (супратонзиллярный) - найбільш часто зустрічається; процес розвивається переважно в надминдаликовом просторі.
2. Задній - зустрічається рідко; розвивається в клітковині, що знаходиться між мозочка і задній дужкою, а іноді і в товщі цієї дужки. 3. Нижній - спостерігається особливо рідко, утворюється позаду нижнього відділу передньої дужки назовні від нижнього полюса мигдалини або в подминдаликовой клітковині. 4. Зовнішній, або бічній, відзначається рідко, але прогноз при ньому найбільш важкий. Розвивається зовнішній абсцес в клітковині, що виконує тонзіллярние нішу назовні від мигдалини. Тому при прориві абсцесу гній не виливається в порожнину глотки, але може проникати в шийну клітковину, у зв'язку з чим виникає небезпека серйозних ускладнень.
Гострий паратонзилліт починається болем у горлі, зазвичай з одного боку. Біль швидко наростає, часто стає жорстокою, іррадіює у вухо або нижню щелепу. Мова поступово робиться невиразною, з гугнявим відтінком, відкривання рота утруднене із-за болю і тризма жувальної мускулатури; з'являється рясна салівація. Хворі відмовляються від їжі і пиття у зв'язку з сильним болем при ковтанні. На стороні ураження різко виражена реакція регіонарних лімфатичних вузлів. Температура підвищена, іноді до 39-40°, лихоманка нерідко носить ремиттирующий характер при вираженому загальному нездужанні. У периферичній крові - лейкоцитоз (збільшення кількості лейкоцитів іноді до 25 000 - 30 000), зсув лейкоцитарної формули вліво, прискорення ШОЕ. У сечі сліди білка. При фарингоскопії - різка гіперемія і інфільтрація тканин бокової стінки ротоглотки, частіше з одного боку; особливо виражено випинання в надминдаликовой області в результаті різкої інфільтрації навколишніх тканин м'якого піднебіння і околоминдаликовой клітковини; мигдалина зміщується до середньої лінії зіва. В ділянці найбільшого випинання (в надминдаликовой області) іноді видно жовтуватий ділянку розм'якшення - місце подальшого прориву гною; в ряді випадків прорив відбувається через одну з крипт верхнього полюса мигдалини. Мимовільний прорив, або розтин, абсцесу призводить до значного поліпшення стану хворого. Гострий паратонзилліт нерідко розвивається при загостреннях хронічного тонзиліту і може рецидивувати.
Ускладнення ангіни можна розділити на дві групи. Першу групу складають ускладнення з боку близько розташованих органів; гострий ларингіт, набряк гортані, абсцес або флегмона парафарингеального простору, флегмона шиї, гострий шийний лімфаденіт, медіастиніт, гострий середній отит, паротит та ін; другу - загальні ускладнення з ураженням віддалених органів і систем: тонзіллогенний сепсис, ендо - і перикардит, ревматизм, артрит, пієліт, нефрит, менінгіт та ін
Діагноз ангіни ставлять на підставі анамнезу, клінічної картини хвороби, фаринго - та ларингоскопической картини і бактеріологічного дослідження мазка з зіву. При диференціальному діагнозі слід враховувати, що гострі запальні зміни слизової оболонки глотки бувають часто симптомами грипу, гострого катару верхніх дихальних шляхів, гострого фарингіту, дифтерії, скарлатини, кору тощо
Прогноз при неускладненій ангіні в більшості випадків сприятливий, через 5-8 днів настає повне клінічне одужання. Після А. стійкого імунітету не виробляється; це, мабуть, пов'язано з тим, що організм виявляється нерідко вже сенсибілізованим до повторного впровадження мікробів.
Лікування. Постільний режим, що щадить, нераздражающая, багата вітамінами, переважно молочно-рослинна, дієта і рясне пиття. Всередину сульфаніламідні препарати (стрептоцид, сульфадимезин, норсульфазол), дорослим - 4 рази в день по 1 г, дітям - відповідно до віку. При важко протікає ангіні з вираженими явищами інтоксикації - антибіотики (наприклад, пеніцилін). Симптоматичне лікування залежно від показань: ацетилсаліцилова кислота (аспірин), амідопірин (пірамідон), анальгін, серцеві засоби, снодійні. Метою зняття алергічних явищ, зокрема при набряклих формах А. і рецидивуючих А., поряд із звичайним лікуванням призначають десенсибілізуючі засоби (хлористий кальцій, димедрол, піпольфен та ін ). Місцево - полоскання в'яжучими, пом'якшувальний, дезінфікуючими засобами (див. Полоскання), зігріваючі компреси на шию.
При гострому паратонзилліті спочатку проводять таке ж лікування, як і при ангіні. При появі ознак абсцедування показане хірургічне втручання - розтин абсцесу (при первинному захворюванні) або тонзилектомія (див. Тонзиліт). Остання доцільна, якщо захворювання носить рецидивуючий характер і розвивається на тлі хронічного тонзиліту.
При ангіні Симановского - Плаута - Венсана - полоскання розчинами перекису водню, перманганату калію або борної кислоти, внутрішньом'язово - великі дози антибіотиків. При некрозі - внутрішньовенні вливання розчину новарсенола (по 0,3-0,4 г на вливання, всього два вливання з інтервалом в одну добу) або припудрювання порошком новарсенола уражених ділянок слизової оболонки; можна змащувати їх розчином новарсенола (Novarsenoli 0,45; Aq. destillatae 10,0). Показаний також міарсенол 0,01 г на 1 кг ваги тіла 2-4 рази з проміжками в 2-3 дня. Іноді застосовують змазування мигдалин (кілька разів на день) неосальварсан-гліцерином (0,15 : 15).
Профілактика. Заходи по знищенню мікробів і вірусів у зовнішньому середовищі в побуті і на виробництві, а також зміцнення організму, його активація захисних сил: загартовування, заняття фізкультурою, спортом, правильний режим праці і побуту. Велике значення для профілактики ангіни має відновлення вільного носового дихання: усунення викривлення носової перегородки, видалення поліпів порожнини носа, аденоїдів, гіпертрофованих носових раковин і пр. При наявності каріозних зубів необхідна санація порожнини рота. Часто хворіючі А. підлягають диспансеризації.
