Показання до хірургічного лікування випливають з клінічної картини: поступове збільшення кількості залишкової сечі, наполеглива інфекція, рецидивуючі напади затримки сечі, рясна гематурія, множинні камені запростатического простору, різке почастішання нічного сечовипускання, що порушує сон,- всі ці симптоми вказують на необхідність операції. Затягувати хірургічне лікування не рекомендується, так як буде прогресивно погіршуватися ниркова функція.
Протипоказаннями до операції є тяжкі форми печінкової або серцевої недостатності, тромбоз вінцевих судин серця, аневризма аорти, далеко зайшли форми атеросклерозу мозкових судин, легеневе серце. Багато з цих протипоказань є тимчасовими і хворий може бути підготовлений до операції відповідним лікуванням.
Вибір методу операції не повинен бути шаблонним; кожному хворому показаний свій метод хірургічного втручання.
В даний час застосовують такі типи хірургічного лікування.
1. Двухмоментная операція по Федорову - Хольцову. Ця операція показана ослабленим хворим з поганою нирковою функцією, коли необхідно тривале дренування. Перший етап - накладення надлобкового свища на термін, необхідний для поліпшення ниркової функції (від трьох тижнів до шести місяців). Другий етап - черезміхурова енуклеація аденоми. Недолік цього типу операції - тривалість перебування з дренажем,
2. Одномоментна чреспузирная аденомектомія з Фрейеру (рис. 15). Ця операція відрізняється простотою підходу; летальність при ній знизилася до 1,8% (А. Я. Абрамяну). Останнім часом вона доповнена рядом прийомів, спрямованих на забезпечення гемостазу шляхом накладення швів на краї простатичного ложа або ушивання ложа. Гемостаз при цій операції забезпечується також застосуванням катетера з балоном типу Померанцева - Фолея (рис. 16). Зменшення крововтрати веде також до зменшення кількості таких післяопераційних ускладнень, як сепсис або ниркова недостатність [Уокер (К. Walker)].
3. Операція за методом Харріса - Гринчака (рис. 17) полягає в ушиванні простатичного ложа після аденомектомії під контролем ока навколо попередньо введеного катетера: після висічення тканин, що залишилися після энуклеации, на краю простатичного ложа накладають шви «бумеранговой» голкою або звичайною значно зігнутою голкою на довгому голкотримач. Якщо кровотеча повністю зупинено, міхур може бути ушитий наглухо: у нижній кут рани на двоє діб вводять невеликий гумовий або марлевий випускник. Постійний катетер забезпечує евакуацію сечі протягом
10 днів. Цей метод модифікований Ст. Ст. Гольдберг; автор запропонував перед энуклеацией аденоми розсікати електроножем слизову оболонку сечового міхура навколо внутрішнього отвору сечівника. Метод Харріса-Гринчака з модифікацією Гольдберга дає хороші результати при ретельному післяопераційному догляді, особливо в перші дві доби після операції: кожні дві години міхур промивають теплим фізіологічним розчином або 3,8% розчином лимоннокислого натрію для запобігання утворення кров'яних згустків.

Рис. 15. Операція Фрейера (зліва внизу - схеми видалення аденоми): 1 - вказівний палець лівої руки введений в пряму кишку і піднімає аденому догори; вказівний палець правої руки введений у внутрішній отвір сечівника (зліва вгорі - схема введення пальця через операційне отвір в черевній стінці і сечовому міхурі); 2 - аденома передміхурової залози, вид зверху, в центрі аденоми - внутрішній отвір сечівника; 3 - вказівний палець правої руки рухом вперед розриває комиссуру; 4-7 - етапи виділення аденоми з капсули: зліва (4), збоку (г), ззаду (6); виділення нижнього полюса до сечовипускального каналу, який надривають (7); 8 - аденома виділена вилучена, видно її ложі.
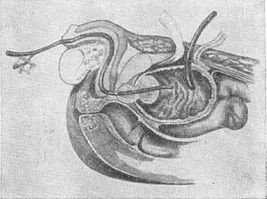
Рис. 16. Гемостатичний катетер з балоном типу Померанцева-Фолея.

Рис. 17. Операція Харріса - Гринчака з ушиванням ложа: 1 - накладання гемостатичних швів; 2 - накладання поперечного шва на ложе; 3 - накладання другого поперечного шва, закриває ложі передміхурової залози.
4. Ретролобковая аденомектомія (рис. 18) вперше запропоновано А. Т. Лидским і розроблена Миллином (Т. Millin). Операція ця тривалий час конкурувала з операцією Харріса. В даний час її застосовують рідше за спостерігалися ускладнень - до 15% (А. Я. Абрамян). У огрядних людей проводити цю операцію важко і тому її краще взагалі не робити. Хворого укладають в положення Тренделенбурга з розведеними ногами; підхід до передміхурової залозі через вертикальний або поперечний надлобковий розрізи. Очеревина відводиться вгору. Не варто травмувати позадилонную клітковину; її відводять вниз і латерально, уникаючи оголення задньої поверхні лобкового зчленування. Для цієї операції необхідні хороше освітлення, відсмоктування крові, широке розведення країв рани. Великі вени, що лежать в фасції на передній стороні передміхурової залози, розсікаються між лігатурами. Власну капсулу простати розкривають поперечним розрізом на 1 см нижче шийки сечового міхура. Аденому простати видаляють з капсули частково довгими кривими ножицями, частково пальцем, виділяючи її аж до стінки сечового міхура; перетином центральній частині сечівника у самої шийки сечового міхура видаляють пухлину. Для попередження обструкції після аденомектомії січуть манжетку слизової оболонки з задньої дуги шийки сечового міхура. Гемостаз забезпечують диатермией, а також накладенням постійного шва на рану в простатичній капсулі; останнє дуже важливо. Після ретельного гемостазу через сечовипускальний канал в міхур вводять катетер № 18-22 за Шарьеру з великими отворами на кінці. Над катетером пошарово ушивають рану, у нижній її кут на 48 год. вводять гумовий випускник. Міхур промивають гарячим фізіологічним розчином і заповнюють на одну годину 3,8% розчином лимоннокислого натрію.
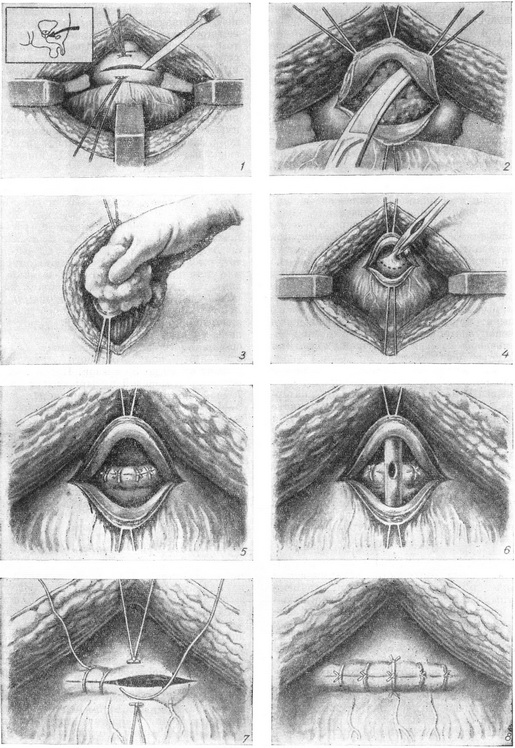
Рис. 18. Операція Лідського - Міллінова (зліва вгорі схема розрізу для доступу до аденомі): 1 - розріз капсули передміхурової залози; 2-3 - виділення аденоми [передньої і бічних поверхонь (2), середньої частки (3)]; 4 - резекція шийки сечового міхура; 5 - гемостаз шийки сечового міхура; 6 - введення постійного катетера; 7 - накладення шва на розріз капсули; 8 - другий поверх швів, занурює попередній.
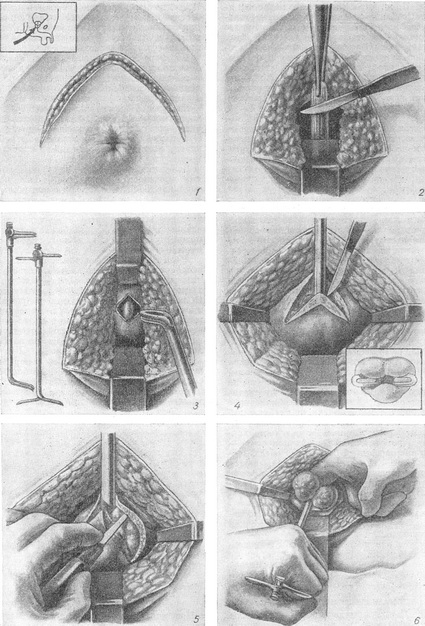
Рис. 19. Промежинна аденомектомія з Янгу: 1 - дугоподібний розріз шкіри і підшкірної клітковини промежини (зліва вгорі - схема розрізу для доступу до аденомі); 2 - перетин центрального сухожильного тяжа позаду цибулини сечівника; 3 - розсічення сечівника над катетером у вершини передміхурової залози видно трактор Янга, підготовлений для введення у сечовий міхур (ліворуч - загальний вигляд трактора Янга у відкритому і закритому вигляді); 4 - розсічення капсули аденоми (праворуч внизу - положення трактора в сечовому міхурі); 5 - перший момент виділення лівій бічній частки аденоми; 6 - останній момент виділення обох часток аденоми.
5. Промежностную аденомэктомию за Янг (рис. 19) у даний час майже не використовують через небезпеку виникнення ускладнень: нетримання сечі, промежинних свищів, імпотенції. Виникнення цих ускладнень при промежностном підході цілком зрозуміло, так як аденому видаляють через зону каудальної простати, тісно пов'язаної з волокнами зовнішнього сфінктера.
6. Трансуретральну резекцію частіше проводять електрохірургічний методом, застосовують її при порушеннях відтоку сечі з сечового міхура, зумовлених аденомою або раком простати, склерозом або пухлиною шийки сечового міхура. Протипоказання: звуження сечовипускального каналу, що виключає можливість проводити інструмент в сечовий міхур, недостатня ємність сечового міхура, виражена ниркова недостатність.
Трансуретральна електро резекцію можна проводити під місцевою анестезією з премедикацією, эпидуральным знеболенням, внутрішньовенним наркозом,
а також під інгаляційним наркозом. Операція полягає в висічення тканин, що звужують шийку сечового міхура; її виготовляють спеціальним інструментом - резектоскопом. Він являє собою ендоскопічний прилад, з рухомим петлеподібним електродом, за допомогою якого зрізають напівциліндричні шматки патологічної тканини. Електрорезекція проводять під безперервним струмом рідини через промивну систему. З цією метою рекомендується використовувати ізотонічні розчини глюкози, сечовини [А. М. Няньковский, Мадзен (R. Madsen)].
Техніка операції: резектоскоп з обтуратором вводять в сечовий міхур; обтуратор видаляють, а на його місце після часткового наповнення міхура вводять електрод і оптичну систему; приєднують вводи освітлювального та коагулирующего струму, а також промивної системи; струм високої частоти включають (оператор, або помічник) за допомогою ножної педалі у момент зворотного руху електрода. Срезаемые тканинні циліндри видаляють зворотним струмом рідини. При значній кровотечі кровоточать ділянки коагулюють за допомогою спеціального електрода-валика. Для досягнення позитивного результату роблять від 10 до 50 зрізів. Після электрорезекции в сечовий міхур вводять на 3 - 7 днів постійний катетер, через який 3-4 рази на день промивають сечовий міхур.
Найбільш частим ускладненням трансуретральной резекції є кровотеча. Крім електрокоагуляції з метою гемостазу застосовують гемотрансфузії, у більш тяжких випадках може виникнути необхідність эпицистостомии з тампонадою шийки або аденомектомії.
Для профілактики кровотечі рекомендується застосовувати локальну гіпотермію шляхом охолодження промивної рідини (+2°) з додаванням до неї судинозвужувальних речовин (адреналіну, норадреналіну). При використанні для наповнення та промивання сечового міхура дистильованої або водопровідної води можуть спостерігатися зрушення електролітного рівноваги, внутрішньосудинний гемоліз. Описані випадки олігурії і анурії.
Похибки в техніці операції можуть призвести до перфорації стінки сечового міхура; при цьому спостерігається невідповідність кількості введеної і витікаючої рідини під час промивання сечового міхура. Якщо операцію проводять під місцевою анестезією, хворий при перфорації стінки міхура відчуває гострий біль внизу живота. Лікування цього ускладнення: термінове накладення надлобкового свища з дренуванням околопузырного простору.
Після трансуретральной электрорезекции у разі пошкодження зовнішнього сфінктера сечового міхура може спостерігатися нетримання сечі, що може зажадати складних пластичних операцій.
Всі методи хірургічного лікування аденоми простати чреваті ускладненнями. Особливо небезпечні і завжди смертельні емболії легеневого стовбура. Раннє вставання є профілактикою цих ускладнень. Грізне ускладнення - вторинне септичний кровотеча з простатичного ложа. Воно виникає зазвичай на 7-10-й день після операції. На 2-3-ю добу після аденомектомії сеча очищається від домішок крові. Якщо цього не відбувається і домішка крові зберігається на 4-5-ту добу, то це ознака запального процесу у ложі і провісник можливого септичного кровотечі. Якщо промивання сечового міхура гарячим фізіологічним розчином або розчином азотнокислого срібла не зупиняють кровотечі, показана тампонада ложа, гемотрансфузія.
Гарячкові стани у перші дні після операції нерідко супроводжують аденомектомії. Тривале підвищення температури до 38-39°, приголомшливі озноби свідчать про пієлонефриті або тромбофлебіті околопростатического простору і потребують активного лікування антибіотиками та хіміопрепаратами. Стриктури заднього відділу сечовипускального каналу розвиваються у 3-6% випадків. Вони швидко ліквідуються бужуванням і рідко рецидивують. Нетримання сечі при правильно проведеної чреспузирной аденомектомії не зустрічається. Розвиток цього ускладнення вказує на пошкодження краниального відділу простати і пов'язаних з нею волокон зовнішнього сфінктера; потрібне тривале лікування бужуванням, промиванням сечового міхура в найближчі терміни після операції, пізніше масаж простати, фізіотерапія. Довгостроково незагойні надлобковые сечові свищі вимагають хірургічного висічення з пошаровим ушиванням тканин. Лонний остеіт (остеохондрит, періостит, остеопороз, паностит) - це локалізований остеопороз обох лонних кісток. Його виникнення пов'язують з поєднаним впливом травми, інфекції та нейротрофических розладів у тазових кістках, що призводять до їх демінералізації (А.Я. Абрамян). Остеіт проявляється різкою хворобливістю в лонному зчленуванні, верхніх відділах стегон, високою температурою.
Лікування: постільний режим, тривале застосування кортикоидов в поєднанні з антибіотиками; кортизон по 50 мг 2 рази в день, АКТГ по 25-30 мг щодня, загальна доза 500-750 мг.
