Якщо центральний зір (функція колбочок) дозволяє визначити предмет, його форму, колір, яскравість, то периферичний зір (функція паличок) дає можливість орієнтуватися в просторі. Обидві ці функції не протиставляються одна одній, а доповнюють один одного. Периферичний зір у повсякденному житті людини відіграє велику роль, хоча зазвичай цього люди не відчувають. Щоб переконатися в цьому, достатньо зробити з паперу дві трубочки невеликого діаметру. Спробуйте пройтися по кімнаті з цими трубочками, щільно приставленими до очей. Ви будете, як сліпі, натрапляти на предмети і не зможете орієнтуватися в просторі, хоча гострота центрального зору у вас залишиться колишньою.
Дослідження периферичного зору дуже важливо при багатьох захворюваннях. Наприклад, зниження зору в сутінках - безумовна ознака гіповітамінозу А, не кажучи вже про те, що воно спостерігається при глаукомі і багатьох захворюваннях сітківки, зорового нерва і центральної нервової системи.
Для судження про периферичному зорі необхідно досліджувати полі зору. Під полем зору розуміють сукупність точок у просторі, які людина бачить одним оком при спокійному погляді вперед, тобто це є все те, що бачить око не тільки в центрі, і на периферії, якщо дивитися в одну яку-небудь точку перед собою.
Для дослідження поля зору існує кілька методів. Найпростіший з них, досить часто застосовується в повсякденній практиці окуліста - контрольний метод (рис. 18).
Рис. 18. Контрольний метод дослідження поля зору.
Периметрию при всіх методах завжди проводять окремо на кожне око (монокулярно). Для цього другої очей закривають пов'язкою. При контрольному методі дослідження хворий може закрити око своєю рукою.
Контрольний метод. Хворого садять спиною до вікна. Проти нього на відстані 30-50 см знаходиться лікар. Обстежуваний і лікар закривають долонею або пов'язкою різнойменні очі (якщо хворий заплющив ліве око, то лікар - правий). Строго посередині між особою хворого і своїм лікар, показуючи пальці руки, просуває їх з периферії до центру. Рекомендується злегка ворушити пальцями, так як периферичний зір більш чутливе до переривчастим роздратувань, для руху. Як тільки обстежуваний помітить рухаються з периферії пальці, він говорить про це. Лікар порівнює, одночасно з ним обстежуваний почав бачити пальці. Звичайно, у лікаря має бути нормальне поле зору. Зазвичай лікар просуває пальці з 4 сторін: зверху, знизу, зліва і справа. Замість пальців можна показувати білий кубик на чорній паличці.
Контрольний метод дослідження дуже простий, не вимагає ніякої апаратури, займає небагато часу, що теж дуже важливо в умовах роботи поліклініки. Але цей метод може дати лише орієнтовне уявлення про дійсний полі зору хворого. Коли необхідно більш точне дослідження поля зору, вдаються до периметрії.
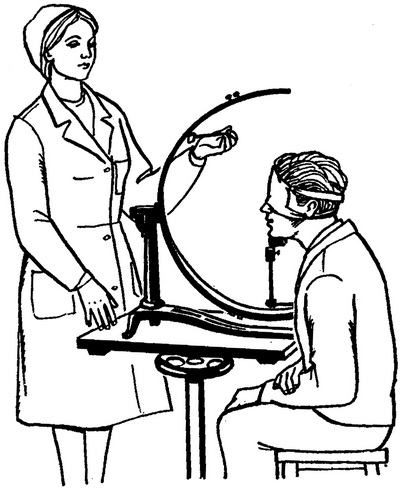
Рис. 19. Вимірювання поля зору периметром Ферстера.
У Радянському Союзі найбільш поширений периметр типу Ферстера. Він складається з дуги шириною 7-8 см, до якої з зовнішньої сторони, а іноді по ребру нанесені поділки в градусах (рис. 19). Дуга має форму півкола радіусом 30 див. Вона закріплена в центрі і може вільно обертатися. Таким чином, дуга під час обертання у своїй точці фіксації на підставці описує півсферу. Голова хворого добре фіксується особливим пристосуванням в такому положенні, щоб досліджуваний очей знаходився в центрі дуги периметра. В центрі дуги з внутрішньої сторони знаходиться білий кружок, на який під час дослідження повинен дивитися хворий. Внутрішня сторона дуги темна і без будь-яких позначок. Позаду дуги біля точки її фіксації поміщається диск, по якому може вільно рухатися стрілка, поєднана з дугою. Ця стрілка показує на диску в градусах, наскільки дуга повернена. Щоб око обстежуваного справді перебував у центрі описуваної дугою півсфери, підставку для підборіддя піднімають або опускають до тед пір, поки півмісяцева вирізка на верхній частині металевої палички підставки для підборіддя не буде щільно прилягати до нижнього кісткового краю орбіти. При дослідженні лівого ока підборіддя поміщають в праву улоговинку, а при дослідженні правого в лівий. На друге око накладають пов'язку.
Медична сестра знаходиться перед хворим, стежачи за тим, щоб хворий оком дивився тільки на білий кружок в центрі дуги. Медична сестра переміщує паличку, на кінці якої укріплена майданчик з необхідним об'єктом, з периферії до центру. Паличку з об'єктом бажано переміщати не тільки плавно з периферії до центру дуги, але і здійснювати невеликі рухи в перпендикулярному до ширини дуги напрямку. Всі увагу медична сестра повинна звернути на око хворого. Медична сестра повинна заздалегідь пояснити хворому, що він повинен сказати одне коротке слово «так» або «бачу» або навіть стук-шлях пальцем по столу в перший момент, коли він побачить, що з периферії що рухається. Тоді медична сестра перестає рухати об'єкт і дивиться по дузі периметра, на якому градусі від центру дуги хворий помітив об'єкт.
Найчастіше користуються об'єктом 3-5 мм2 як білого, так і іншого кольору. При сильно зниженому зорі можна користуватися об'єктом 10 мм2. Зазвичай периметрія проводиться у 8 меридіанах. Отримані дані переносять на особливу карту, де є схема полів нормального зору як на білий колір, так і на основні кольори (червоний, синій, зелений; рис. 20).
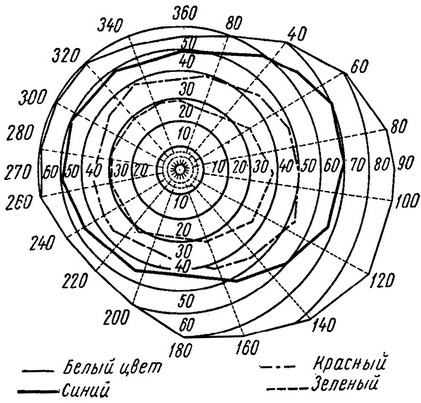
Рис. 20. Межі поля зору.
Іноді буває важко відзначати на цій карті отримані дані. Можна рекомендувати наступний нескладний прийом. Карту ставлять в центрі дуги на те місце, де знаходиться гурток для фіксації погляду. За яким меридіану буде стояти дуга периметра, по такому ж меридіану і необхідно відзначити отримані дані, тобто на схемі поля зору (або на звичайному папері) при цьому методі периметрії полі зору відзначають так, як бачить його хворий в просторі. Дефекти в полі зору, різницю між тим, що хворий бачить фактично, і тим, що він повинен бачити, заштриховывают. У нормі найширше поле зору на білий колір, трохи вже - на червоний і синій, найвужче - на зелений колір.
Дефекти в полі зору називають скотомами (рис. 21 і 22).
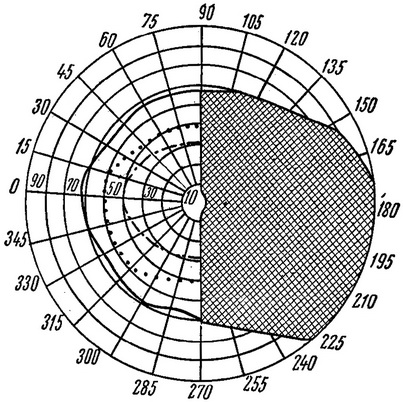
Рис. 21. Випадіння половини поля зору.
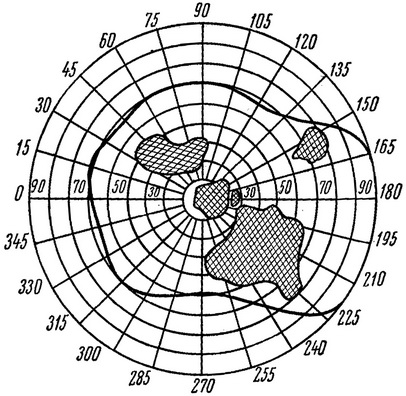
Рис. 22. Випадання окремих ділянок поля зору - скотоми (заштриховані).
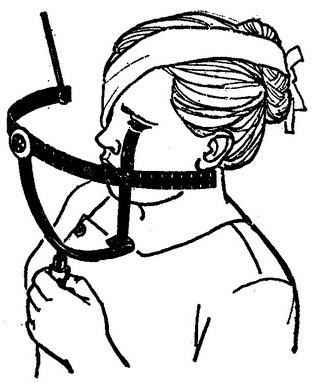
Рис. 23. Ручний периметр.
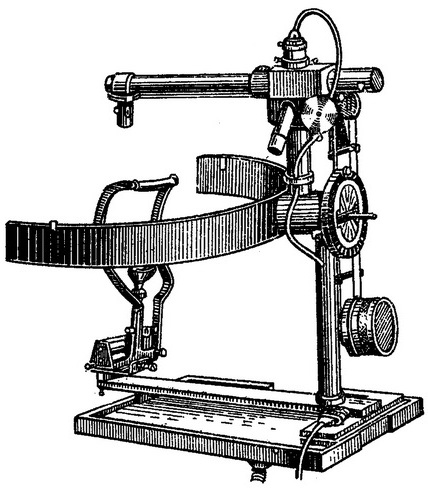
Рис. 24. Проекційний периметр.
Рис. 25. Малюнок для визначення сліпої плями.

Рис. 26. Дослідження сліпої плями на кампиметре.
Іноді у хворих, які перебувають у стаціонарі на постільному режимі, доводиться користуватися ручним портативним периметром (рис. 23). Останнім часом все більш широко застосовується проекційний периметр (рис. 24). Його пристрій досить складно, але користуватися їм значно легше.
Говорячи про скотомах в полі зору, необхідно нагадати, що існує фізіологічна скотома. Цей дефект в полі зору («сліпе пляма Маріотта») відповідає місцем виходу зорового нерва з ока. На диску зорового нерва відсутні световоспринимающие нервові елементи. Про існування цієї скотоми легко переконатися на наступному досвіді (рис. 25). Необхідно закрити праве око, а лівим весь час дивитися на кружечок. При наближенні або віддаленні малюнка від ока на відстані приблизно 30-25 см хрестик зникне, так як на такій відстані зображення від нього потрапить на область диска соска зорового нерва.
Для визначення дуже невеликих худобою, що знаходяться в центральних відділах сітківки (центральні скотоми), або поблизу (парацентральные), застосовують метод, який називається кампиметрией.
Дослідження сліпої плями на кампиметре проводиться наступним чином (рис. 26). Звичайну чорну дошку або ковдру, натягнуте на раму, поміщають на відстані 1 м від хворого. Голову хворого встановлюють на спеціальну підставку. Одне око закривають пов'язкою. В центрі дошки розміщують білий кружок, на який весь час дивиться хворий, а лікар або медична сестра з периферії показує темну паличку, на кінці якої є білий об'єкт величиною 1 - 2 мм2. Паличку пересувають від периферії до центру. Те місце, де обстежуваний перестає бачити об'єкт, відзначають крейдою або колють шпильку. Так окреслюють дефект в полі зору. Дослідження сліпої плями починає набувати все більшого значення при глаукомі, захворюваннях зорового нерва і центральної нервової системи.
