Оскільки тривалість послідовно періоду в нормі становить 15-20 хв, то після закінчення цього часу, якщо останні ще не народився, необхідно, переконавшись у тому, що відокремлена плацента, прискорити її народження. Насамперед породіллі пропонують тугіше. Якщо міццю потуги послід не народжується, вдаються до одного з способів виділення відокремилася посліду.
Спосіб Абуладзе: черевна стінка захоплюється по середній лінії в складку обома руками і піднімається, після чого породілля повинна потужити (рис. 29). При цьому послід легко народжується. Цей простий у здійсненні прийом майже завжди ефективний.
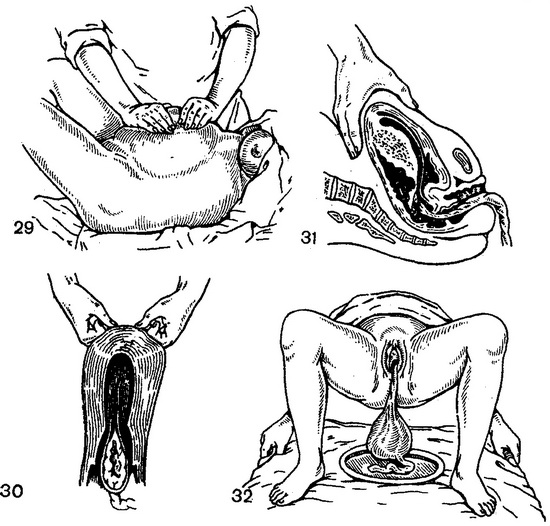
29. Виділення посліду за Абуладзе.
30. Виділення посліду за Гентеру.
31. Виділення посліду за Лазаревичу - Кредо.
32. Прийом, що полегшує відділення оболонок.
Спосіб Гетера також технічно простий і ефективний. При спорожненні сечового міхура матка встановлюється по середній лінії. Легким масажем матки через черевну стінку треба викликати її скорочення.
Потім, стоячи збоку від породіллі, обличчям до її ніг, треба покласти стиснуті в кулаки руки на дно матки в ділянці трубних кутів і поступово посилювати тиск на матку у напрямку донизу, до виходу з малого тазу. Протягом цієї процедури породілля повинна повністю розслабитися (рис. 30).
Спосіб Лазаревича - Кредо, як і обидва попередні, застосовний тільки при відокремленій плаценті. По початку він схожий зі способом Гентера. Після спорожнення сечового міхура матку виводять на середню лінію і легким масажем викликають її скорочення. Цей момент, як і при застосуванні способу Гентера, є дуже важливим, так як тиск на розслаблену стінку матки може легко травмувати її, а травмована М'яз не здатна скоротитися. В результаті неправильно застосованого способу виділення відокремленого посліду можна отримати серйозне післяпологове кровотеча. Крім того, сильний тиск на дно розслабленої гипотоничной матки легко призводить до її виворіт.
Після досягнення скорочення матки, стоячи збоку від породіллі, дно матки захоплюють найбільш сильною рукою, в більшості випадків правою. При цьому великий палець лежить на передній поверхні матки, долоня - на дні її, а інші чотири пальці розташовуються по задній поверхні матки. Захопивши таким чином добре скорочену щільну матку, її стискають і одночасно натискають на дно у напрямку донизу (рис. 31). Породілля при цьому не повинна тужитися. Відокремлений послід легко народжується.
Іноді після народження плаценти виявляється, що оболонки ще не відокремилися від стінки матки. У таких випадках необхідно попросити породіллю підняти таз, спираючись на зігнуті в колінах нижні кінцівки (рис. 32). Плацента своєю вагою натягує оболонки і сприяє їх відокремленню і народженню.
Інший прийом, що сприяє народженню оболонок, що затрималися, полягає в тому, що народилася плаценту треба взяти обома руками і робити скручування оболонок, повертаючи плаценту в одному напрямку (рис. 33).
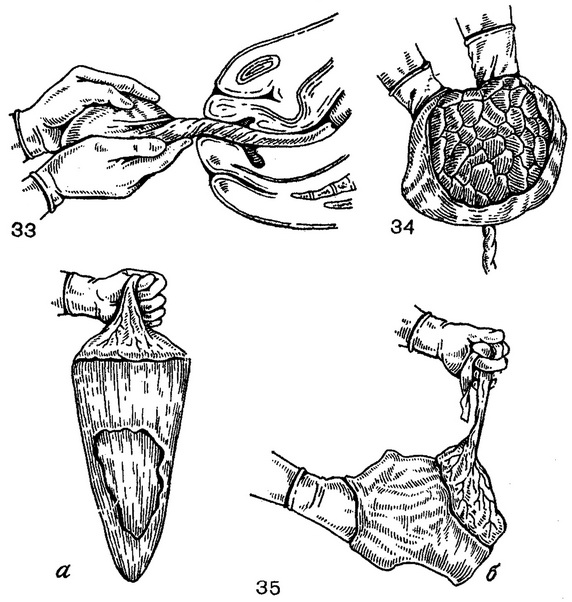
33. Скручування оболонок.
34. Огляд плаценти.
35. Огляд оболонок.
а - огляд місця розриву оболонок; б - огляд оболонок біля краю плаценти.
Нерідко буває, що відразу після народження плаценти скорочене тіло матки різко нахиляється вперед, утворюючи в області нижнього сегмента перегин, який заважає відділенню і народженню оболонок. У цих випадках треба тіло матки змістити вгору і трохи назад, натиснувши на нього рукою.
Народжений послід необхідно уважно оглянути, виміряти і зважити. Особливо ретельному огляду повинна бути піддана плацента, для чого її укладають материнською поверхнею вгору на рівній площині, найчастіше на емальованій підносі, на простирадлі або на своїх руках (рис. 34). Плацента має часточкову будову, часточки розділені між собою борознами. При розташуванні плаценти на горизонтальній площині часточки тісно прилежат один до одного. Материнська поверхня плаценти має сіруватий колір, так як вона покрита тонким поверхневим шаром децидуальної оболонки, відшаровується разом з плацентою.
Мета огляду плаценти полягає в тому, щоб переконатися, що ні найменшої часточки плаценти не залишилося в порожнині матки, так як затрималася частина плаценти може з'явитися причиною післяпологової кровотечі відразу після пологів або у віддалені строки. Крім того, плацентарна тканина є прекрасним живильним середовищем для патогенних мікробів і, отже, залишилась в порожнині матки часточка плаценти може бути джерелом післяпологового эндомиометрита і навіть сепсису.
При огляді плаценти необхідно звертати увагу на будь-які зміни її тканини (переродження, інфаркти, вдавлення тощо) і описувати їх в історії пологів.
Переконавшись у тому, що плацента ціла, треба уважно оглянути край плаценти і відходять від неї оболонки (рис. 35). Крім основної плаценти, нерідко бувають одна або кілька додаткових часточок, пов'язаних з плацентою судинами, які проходять між водної та ворсистої оболонок. Якщо при огляді виявляється, що від плаценти на оболонки відійшов посудину, треба простежити його хід. Обрив судини на оболонках свідчить про те, що часточка плаценти, до якої йшов посуд, що залишилася в матці.
Вимірювання плаценти дає можливість уявити собі, якими були умови внутрішньоутробного розвитку плода і яких розмірів плацентарна площадка в матці. Звичайні середні розміри плаценти наступні: діаметр 18-20 см, товщина 2-3 см, маса всього посліду - 500-600 р. При великих розмірах площі плаценти можна очікувати більшої крововтрати з матки.
При огляді оболонок необхідно звернути увагу на місце їх розриву. По довжині оболонок від краю плаценти до місця їх розриву можна певною мірою судити про місце розташування плаценти в матці. Якщо розрив оболонок стався по краю плаценти або на відстані менше 8 см від краю її, значить було низьке прикріплення плаценти, що вимагає підвищеної уваги до стану матки після пологів і до крововтрати.
Враховуючи той факт, що послідовий період у кожної жінки супроводжується крововтратою, завдання акушерки, що веде пологи, полягає в тому, щоб не допускати патологічної крововтрати. Між тим, саме кровотеча є найбільш частим ускладненням послідовно періоду. Для того, щоб вміти передбачити і не допускати патологічних крововтрат, необхідно знати викликають їх причини.
Величина крововтрати залежить в першу чергу від інтенсивності скорочення матки в послідовно періоді. Чим сильніше і триваліше скорочення, тим швидше відбувається відділення плаценти. Крововтрата буває невеликий, якщо плацента відділяється за одну сутичку і може досягати патологічних розмірів в тих пологах, коли процес відокремлення плаценти відбувається протягом трьох, чотирьох і більше перейм слабкої сили.,
Недостатність скоротливої діяльності матки в послідовно періоді може спостерігатися при наступних ситуаціях: 1) у пологах, тривало протікаючих через первинної слабкості пологової діяльності; 2) внаслідок перерозтягнення матки при народженні великого плоду (більше 4 кг), при багатоплідності і багатоводді; 3) при патологічно зміненої стінки матки, особливо за наявності вузлів фіброміоми; 4) після бурхливої пологової діяльності, що спостерігалася в перших двох періодах пологів, і стрімких пологів; 5) при розвитку ендометриту в пологах; 6) при переповненому сечовому міхурі.
На швидкість відділення плаценти і на розмір крововтрати впливає величина дитячого місця. Чим більше плацента, тим триваліша протікає її відділення і тим більше площа плацентарної площадки з кровоточить судинами.
Суттєве значення має місце прикріплення плаценти в матці. Якщо вона розташовувалася в нижньому сегменті, де слабо виражений міометрій, відділення плаценти відбувається сповільнено і супроводжується великою крововтратою. Також несприятливо для перебігу послідовно періоду прикріплення плаценти в дні матки із захоплюванням одного з трубних кутів.
Причиною патологічної крововтрати може бути неправильне ведення послідовно періоду. Спроби прискорити відділення плаценти потягуванням за пуповину, передчасним (до відділення плаценти) застосуванням способів Гентера та Лазаревича - Кредо призводять до порушення процесу відділення плаценти і до збільшення крововтрати.
Протягом послідовно періоду, безумовно, залежить від характеру прикріплення плаценти. У нормі ворсинки хоріона не проникають глибше компактного шару слизової оболонки матки, тому в третьому періоді пологів плацента легко відокремлюється на рівні пухкого губчастого шару слизової оболонки. У тих випадках, коли слизова оболонка матки змінена і в ній відсутня децидуальної реакція, може виникнути більш інтимне прикріплення плаценти до стінки матки, зване прирощенням плаценти. При цьому самостійного відділення плаценти бути не може.
Прирощення плаценти спостерігається частіше у жінок, що мають у минулому аборти, особливо якщо операція штучного переривання вагітності супроводжувалася повторним вишкрібанням матки, а також у жінок, які перенесли в минулому запальні захворювання матки та операції на ньому.
Існує справжнє і хибне прирощення плаценти. При помилковому збільшенні (placenta adhaerens), яке зустрічається значно частіше істинного, ворсини хоріона можуть проростати всю товщу слизової оболонки, але не доходять до м'язового шару. У таких випадках плацента може бути відокремлена від стінки матки рукою.
Істинне прирощення плаценти (placenta accreta) характеризується проникненням ворсин у м'язовий шар матки, іноді навіть проростанням всієї стінки матки (placenta percreta). При істинному збільшенні плаценти відокремити її від стінки матки неможливо. В цих випадках провадиться надпіхвова ампутація матки.
Прирощення плаценти, як помилкове, так и.истинное, може спостерігатися на всьому протязі, але частіше зустрічається часткове. Тоді частина плаценти відокремлюється від матки, після чого починається кровотеча з судин плацентарної площадки. Для зупинки кровотечі при помилковому збільшенні плаценти необхідно провести ручне відокремлення її прикріпленої частини і видалити послід. Якщо під час операції виявиться, що ворсини глибоко проникали в стінку матки, тобто є істинне прирощення плаценти, треба одразу припинити спробу відділення плаценти, так як це призведе до посилення кровотечі, негайно викликати лікаря і готуватися до операції надпіхвова ампутації або екстирпації матки.
У дуже рідкісних випадках істинне прирощення розвивається на всьому протязі плаценти. При цьому кровотечі в послідовно періоді не буває - не відбувається відділення плаценти. Скорочення матки, чітко видимі оком, слідують одне за іншим протягом тривалого часу, а відділення плаценти не настає. В цих умовах перш за все необхідно викликати лікаря і приблизно через годину після народження дитини, підготувавши все для операції надпіхвова ампутації матки, зробити спробу ручного відділення плаценти. Переконавшись в повному істинному збільшенні плаценти, слід негайно приступити до операції чревосеченія.
Ще при першому знайомстві з породіллею, збираючи її анамнез і здійснюючи детальне обстеження жінки, необхідно на підставі отриманих даних скласти прогноз можливих ускладнень послідовно періоду і відобразити його в плані ведення пологів. В групу підвищеного ризику по виникненню кровотечі в послідовно періоді повинні бути віднесені такі жінки: 1) многорожавшие, особливо з короткими інтервалами між пологами; 2) повторнородящі з обтяженим при минулих пологах плином послідовно і післяпологового періоду; 3) мали до настання даної вагітності аборти з обтяженим послеабортным перебігом (повторне вискоблювання матки, эдомиометрит); 4) перенесли в минулому операції на матці; 5) з перерастянутой маткою (великий плід, багатоплідність, багатоводдя); 6) з фіброміомою матки; 7) при аномаліях пологової діяльності у перших двох періодах пологів (слабкість перейм, надмірно сильні перейми, дискоординированная родова діяльність); 8) при розвитку ендометриту в пологах.
Жінкам, у яких очікується ускладнений протягом третього періоду пологів, з профілактичною метою, крім випускання сечі, можна застосувати скорочують матку засоби. За останні роки дуже добре зарекомендувало себе застосування метілергометріна або ерготаміну. Внутрішньовенне введення цих препаратів знизило частоту патологічних крововтрат у 3-4 рази. Вводити препарат слід повільно, протягом 3-4 хв. Для цього 1 мл метілергометріна набирається у шприц разом з 20 мл 40% глюкози. В той момент, коли починається розгинання голівки і породілля не тужиться, друга акушерка або медична сестра починає повільне введення розчину в ліктьову вену. Закінчується введення незабаром після народження немовляти. Мета внутрішньовенного застосування метілергометріна полягає в тому, що він підсилює і подовжує сутичку, изгоняющую плід і плацента відділяється протягом цієї ж подовженою сутички. Через 3-5 хв після народження немовляти плацента буває вже відокремленою і треба лише прискорити народження посліду.
Негативним якістю препаратів ріжків, в тому числі і метілергометріна, є їх скорочує дію не тільки на тіло матки, але і на шийку. Тому, якщо відокремлений послід не буде видалений з матки протягом 5-7 хв після введення метілергометріна у вену породіллі, може статися обмеження його в спастично скороченому зіві. В такому випадку треба або чекати поки не пройде спазм зіва, або застосувати 0,5 мл атропіну внутрішньовенно або підшкірно. Защемлений послід є для матки вже чужорідним тілом, що перешкоджає її скорочення, і може бути причиною кровотечі, тому його треба видалити. Після народження посліду матка під впливом метілергометріна залишається добре скороченої ще протягом 2-3 год. Це властивість метілергометріна теж сприяє зменшенню крововтрати в пологах.
З інших скорочують матку засобів широке поширення отримав окситоцин або пітуїтрин М. Однак останній при внутрішньому введенні порушує фізіологію відділення плаценти, так як на відміну від метілергометріна не посилює ретракція м'язи, а викликає малі за амплітудою скорочення на високому тонусі матки. Окситоцин руйнується в організмі протягом 5-7 хв, у зв'язку з чим може наступити знову розслаблення м'яза матки. Тому замість окситоцину і пітуїтрин «М» в послідовно періоді з профілактичною метою краще застосовувати метилергометрин.
У тих випадках, коли крововтрата в послідовно періоді перевищила фізіологічну (0,5% по відношенню до маси тіла породіллі), а ознак відділення плаценти немає, необхідно приступити до операції ручного відділення плаценти. Кожна самостійно працює акушерка повинна вміти провести цю операцію.
