Внутрипредсердная блокада полягає в порушенні проходження збудження в передсердях; спостерігається при великих морфологічних змінах міокарда передсердь і часто передує появі мерехтіння передсердь. Внутрипредсердная блокада може бути неповною та повною.
У рідкісних випадках повної внутрипредсердной блокади є два джерела ритму у передсердях, повністю незалежні один від іншого.
Клінічна картина визначається станом кровообігу. Характерних клінічних ознак, крім даних ЕКГ, немає. При неповній внутрипредсердной блокаді зубець Р уширяется,
розщеплюється чи роздвоюється, а іноді стає двофазним (рис. 22). При повній внутрипредсердной блокаді є два зубця Р різної форми з самостійним ритмом. При цьому скорочення шлуночків можуть бути пов'язані або з одним з цих джерел ритму, або по черзі з обома.
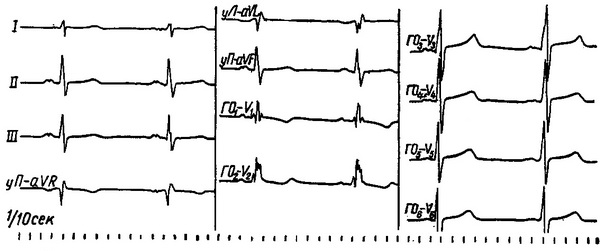
Рис. 22. Внутрипредсердная блокада (ЕКГ в стандартних грудних і однополюсних відведеннях від кінцівок).
Діагноз установлюється лише на підставі електрокардіографічного дослідження.
Лікування і працездатність визначаються станом міокарда шлуночків.
Атрио-вентрикулярная блокада - порушення проходження збудження між передсердями і шлуночками - може бути неповною та повною. Атріовентрикулярна блокада є наслідком виник внаслідок інфекції, інтоксикації або порушення коронарного кровообігу поразки провідникового шляху, що з'єднує передсердя і шлуночки (атрио-вентрикулярный вузол або пучок Гіса).
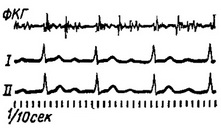
Рис. 23. Неповна атрио-вентрикулярная блокада - перша форма.
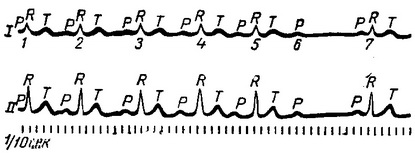
Рис. 24. Неповна атрио-вентрикулярная блокада - друга форма.

Рис. 25. Неповна атрио-вентрикулярная блокада - третя форма.
1. Неповна атрио-вентрикулярная блокада виявляється у трьох формах. Першою, найбільш частою формою є збільшення інтервалу між скороченнями передсердь і шлуночків (рис. 23). Збільшення передсердно-шлуночкового інтервалу при цьому може досягти значних розмірів. Другою формою є періоди Венкебаха - Самойлова - поступове збільшення передсердно-шлуночкового інтервалу; коли збільшення досягає певної величини, скорочення шлуночків випадає. Наступний за блокованим шлуночкових скороченням передсердно-шлуночковий інтервал зазвичай нормальний (рис. 24). Третьою, найбільш рідкісною, формою є настає за часів випадіння шлуночкових скорочення при нормальному передсердно-шлуночкового інтервалі в асоційованих скорочення (рис. 25). Механізм виникнення неповної атріовентрикулярної блокади остаточно не з'ясований. Вплив на кровообіг незначно.
Клінічна картина залежить від захворювання, що зумовило блокаду, і від її форми. Скарги хворих не характерні. При першій формі блокади часто вислуховується ритм галопу (передсердна форма), викликаний збільшенням інтервалу між передсердної та шлуночкової частинами першого тону.
При другій і третій формах блокади можна під час випадіння шлуночкового скорочення відзначити на яремній вені хвилю і при вислуховуванні вловити глухий передсердний тон, викликаний блокованим предсердным скороченням.
На ЕКГ при першій формі інтервал Р-Q збільшений (рис. 23). При другій формі
спостерігається поступове збільшення інтервалу Р - Q з випаданням шлуночкового комплексу через певне число скорочень (рис. 24). При третій формі за часів настає випадіння окремих шлуночкових скорочень, інтервал Р - Q при асоційованих скорочення нормальний (рис. 25).
Діагноз може бути іноді встановлений на підставі аускультації і підтверджений електрокардіографією.
2. Повна атріовентрикулярна блокада характеризується самостійним ритмом передсердь і шлуночків і проявляється у двох формах: миогенной (найбільш частою), викликаної морфологічними змінами атріовентрикулярної провідникової системи, і неврогенного (значно більш рідкісною), викликаної як поразкою провідникової системи, так і різким впливом на серце парасимпатичного відділу вегетативної нервової системи.
При миогенной формі повної блокади число передсердних скорочень нормально; інтервали між ними рівні. Число шлуночкових скорочень зменшено, зрідка до 5-8 у 1 хв, залежно від місця виникнення автоматичного імпульсу в атріовентрикулярної провідникової системи. При неврогенного формі блокади правильний самостійний ритм шлуночків відсутня, а зазначається настає тимчасове більш або менш тривале припинення скорочень шлуночків. З'являються іноді при неврогенного формі блокади автоматичні скорочення шлуночків слідують один за іншим з неправильними інтервалами.
Повна атрио-вентрикулярная блокада може поєднуватися з неповною (при цьому одна форма блокади може переходити в іншу) і зрідка з екстрасистолією, з мерехтінням і тріпотінням передсердь. При повній атріовентрикулярній блокаді порушується дуже важлива для організму регулювання серцевих скорочень экстракардиальными нервами.
Клінічна картина в значній мірі визначається захворюванням, зумовив блокаду, і станом кровообігу. При хорошому стані міокарда і достатньою частотою шлуночкових скорочень (не менше 36 в 1 хв.) хворі зазвичай скарг не пред'являють. Характерним для повної атріовентрикулярної блокади є урежение пульсу. При огляді можна відзначити ритмічну ундуляцию шийних вен, не прекращающуюся під час пульсових пауз. Коли передсердні і шлуночкові скорочення збігаються, ундуляция різко посилюється. При вислуховуванні можна встановити змінну інтенсивність першого тону, причому звучність його за часами різко посилюється («гарматний тон» за Н. Д. Стражеска). Максимальна інтенсивність першого тону спостерігається, коли предсердное скорочення на дуже невеликий проміжок часу передує шлуночковому скорочення.
На ЕКГ при миогенной формі блокади самостійний ритм передсердь виражається в правильному чергуванні передсердних зубців Р, самостійний ритм шлуночків - у чергуванні шлуночкових комплексів (QRST). Іноді передсердні і шлуночкові комплекси нашаровуються один на інший (рис. 26 і 27). Форма шлуночкового комплексу при атріовентрикулярній блокаді залежить від вихідної точки виникнення імпульсу автоматичних скорочень шлуночків.
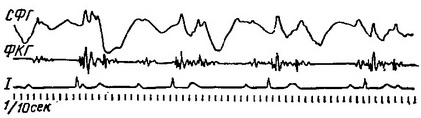
Рис. 26. Повна атрио-вентрикулярная блокада. Самостійний ритм передсердь і шлуночків. СФГ сонної артерії.
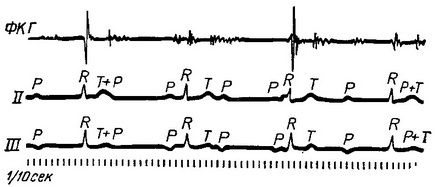
Рис. 27. Повна атрио-вентрикулярная блокада. Самостійний ритм передсердь і шлуночків. На фонокардиограмме - «гарматний тон».
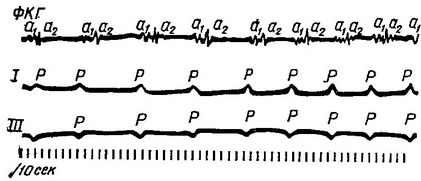
Рис. 28. Повна атрио-вентрикулярная блокада. Скорочуються тільки передсердя, шлуночкові скорочення відсутні.
При неврогенного формі блокади іноді спостерігаються наступні один за іншим з не зовсім правильними інтервалами зубці Р при відсутності шлуночкових комплексів (рис. 28). На ФКГ можна відзначити незалежне чергування передсердної частини першого тону (четвертий передсердний тон) і шлуночкової частини, змінює амплітуду коливань першого тону. Артеріальний і венозний тиск зазвичай не змінена. Повне припинення чи значне зменшення шлуночкових скорочень може зумовити порушення мозкового кровообігу і викликати появу Адамса - Стокса - Морганьї синдрому (див.).
Діагноз може бути встановлений на підставі даних аускультації. При блокаді, на відміну від синусової брадикардії, сила першого тону варіює. Точний діагноз може бути поставлений лише на підставі даних електрокардіографії. Працездатність визначається станом скорочувального міокарда, величиною і локалізацією вогнища, що блокаду, і частотою шлуночкових скорочень. При непораженном сократительном міокарді і достатньою частотою шлуночкових скорочень хворі можуть протягом тривалого часу виконувати роботу, навіть пов'язану з помірним фізичним напруженням.
Лікування при миогенной формі блокади зводиться до впливу на процес, що викликав перерву проходження імпульсів. Домогтися припинення блокади вдається рідко. Почастішання шлуночкових скорочень можуть прискоритися за допомогою атропіну.
При різко уреженной діяльності серця та схильності до виникнення синдрому Адамса - Стокса - Морганья застосовують спеціальні апарати - електростимулятори, які дають можливість довести число серцевих скорочень до 60-80 за 1 хв.
