Методи дослідження та діагностика. При вивченні анамнезу слід виявити роль спадковості, так як аденомою передміхурової залози нерідко хворіють чоловіки однієї сім'ї. Важливо виявити колишні статеві інфекції: сифіліс може призвести до табесу, маскирующему явища простатизма і вимагає спеціального неврологічного дослідження; гонорея, перенесена в юності, може призвести до утворення стриктур в літньому віці.
Статеві функції тією чи іншою мірою порушуються. В ранній стадії захворювання може спостерігатися підвищене статеве збудження. По мірі збільшення обструкції сексуальні інтереси та здібності падають або зовсім зникають, але можуть з'явитися знову після аденомектомії [Кемпбелл (М. F. Campbell)].
Загальний вигляд хворого, стан його шкіри, жовтушність, сухість і зморшкуватість підтверджують зневоднення і наявність далеко зайшла токсемії.
Повинна бути досліджена нервова система. При інтоксикації, пов'язаної з поганою функцією нирки, крім дратівливість, можуть спостерігатися зміни особистості. Всі ці явища зникають після усунення обтурації і поліпшення функції нирок. М'язові і суглобові болі, які розцінюються як ревматичні або артритические, можуть бути відображенням моченой інтоксикації. Велика увага повинна бути приділена дослідженню серцево-судинної системи; простатизм спостерігається у літніх і старих людей, і цього синдрому нерідко супроводжують і інші серцево-судинні захворювання. Слід проводити електрокардіографічне дослідження всім хворим з синдромом простатизма. Необхідно дослідити венозний басейн тазу і нижніх кінцівок; при наявності в анамнезі тромбофлебіту слід проводити профілактичне лікування його перед аденомэктомией.
Місцевий дослідження полягає в огляді та пальпації живота, перкусії живота і надлобковій області, пальцевому дослідженні простати, визначенні залишкової сечі катетером, рентгенологічному дослідженні, цистоскопії, уретроскопії, дослідженні функції нирок, біохімічному дослідженні крові.
У поліклініці слід проводити двухстаканную пробу (див. Сечовипускальний канал, методи дослідження), дослідження сечі, посів сечі, дослідження крові на залишковий азот, дослідження per rectum, визначення залишкової сечі катетеризацією (останнє дослідження можна поєднати з рентгенографією), всі види рентгенографічного дослідження (простатографию, пневмоцистографию, лакунарну цистографію, уретроцистографию). Екскреторну урографію в поліклінічних умовах можна проводити хворим з питомою вагою сечі не нижче 1,012-1,015, з нормальними або злегка підвищеними цифрами залишкового азоту, при нормальному артеріальному тиску. Застосування цистоскопії та уретроскопії слід обмежити, використовуючи їх лише при симптомі гематурії, підозрі на пухлину міхура або необхідності з'ясувати причину простатизма при відсутності збільшення простати. Хворих старше 65 років, ослаблених хворих, хворих в III - IV стадіях захворювання слід обстежити у госпітальних умовах. При хронічній затримці сечі або при гострій повній затримці сечі в надлобковій області визначається грушоподібної форми освіту - безболісна, м'яко-еластичної консистенції. Належність до цього утворення до сечового міхура підтверджується при катетеризації. Перкусію проводять після акту сечовипускання; у нормі сечовий міхур скорочується настільки, що йде глибоко в порожнину малого тазу і над symphisis ossium pubium визначається тимпанічний звук; притуплення вказує на наявність залишкової сечі. Перкусією можна визначити міхур при наповненні його 300 мл сечі.
Пальпаторне дослідження передміхурової залози проводять в колінно-ліктьовому положенні або краще в положенні на правому боці з зігнутими в колінах і щільно притягнутими до живота стегнами. При цьому положенні лікар стоїть з боку особи хворого і обличчям до нього. Дослідження слід проводити після акту сечовипускання або катетеризації. При проведенні пальця через сфінктер може бути виявлений ряд симптомів, що мають значення для диференціальної діагностики. Так, розслаблений сфінктер, не реагує на введення пальця, може вказувати на захворювання ЦНС, при вираженому раку простати тонус сфінктера заднього проходу також знижений; при аденомі передміхурової залози збільшуються розміри часток рівномірно або асиметрично, серединна борозенка може бути згладжена, верхній край залози при сильному збільшенні недоступний для пальцевого дослідження; консистенція залози буває м'яко-залозистої, еластичної або плотновато-фіброзної. Якщо консистенція плотновато-фіброзна, припускають рак, при якому вогнища ущільнення відрізняються хрящової або дерев'янистої щільністю. При аденомі слизова оболонка прямої кишки над простатою завжди рухлива, при раку (особливо далеко зайшов) малорухлива, грубо-складчата і може давати відчуття легкої крепітації. Чутливість при аденомі простати невелика, посилюється при запальних змінах.
Рентгенологічне дослідження. Застосовують екскреторну урографію, цистографію та уретроцистографию; найбільш раціональна лакунарна уретроцистограмма по Кнайзе і Шоберу (рис. 9). Кисень, введений через катетер в сечовий міхур в кількості 150-200 мл, розтягує детрузор у вигляді купола. Введене слідом за киснем рідке контрастну речовину (20% сергозін в кількості 20 мл) розташовується в області дна сечового міхура, виявляючи внутрипузырный зростання аденоми. Цим методом визначають ряд типових рентгенологічних симптомів: «берета» (рис. 10), «подовження сечовипускного каналу» (рис. 11), «клинка шаблі» (рис. 12), «піднесеного дна».
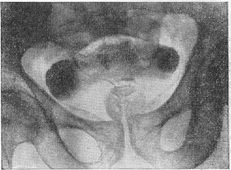 Рис. 9. Внутрипузырная аденома передміхурової залози (лакунарна уретроцистограмма). |
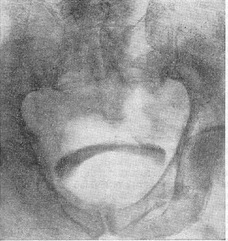 Рис. 10. Симптом «берета» (лакунарна цистографія). |
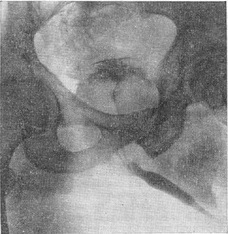 Рис. 11. Симптом «подовження сечовипускного каналу» (уретроцистография). |
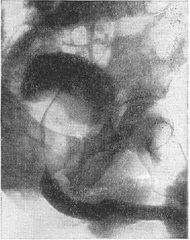 Рис. 12. Симптом «клинка шаблі»; дно сечового міхура піднесено, видно подовжений задній відділ сечівника (уретроцистограмма). |
 Рис. 13. Симптом «риболовного гачка»; юкставезикальные відділи сечоводів значно підняті догори (внутрішньовенна урографія). |
 Рис. 14. Зміни шийки сечового міхура при аденомі передміхурової залози; симптом «фіранки», вибухання середньої (1) і бічних (2) часток (цистоскопическая картина). |
Екскреторна урографія, крім виявлення функції нирок, вказує на стан нижніх відрізків сечоводів, які гачкоподібно піднімають догори, даючи зображення «риболовного гачка» (рис. 13). Рентгенологічне дослідження виявляє також супутні захворювання камені і дивертикули.
У той же час небезпека внести інфекцію при рентгенологічних методах дослідження мінімальна.
Ендоскопічні методи дослідження - цистоскопія (див.), уретроскопія (див.) - слід проводити тільки при гематурії, підозрі на пухлину сечового міхура або для диференціальної діагностики в неясних випадках. Уретроскопія показана в ранній стадії захворювання і в більш молодої групи хворих. При цистоскопії виявляють набухання перехідної складки у вигляді «фіранки» (рис.14), визначається бар'єр у вигляді середньої частки, уточнюється наявність каменів і супутніх захворювань - цистит, виразка, папілома. У II і III стадіях захворювання цистоскопія скрутна і служить джерелом інфекції, виникнення простатиту і епідидиміту. Тому в останні роки більшість урологів воліє проводити цистоскопію в операційній перед операцією.
Функціональне дослідження нирок необхідно проводити у всіх випадках аденоми простати незалежно від методу лікування (консервативного або оперативного). Проводять дослідження питомої ваги сечі, проба Зимницьким (див. Нирки, методи дослідження), екскреторну урографію, индигокарминовую пробу. Поява забарвлення сечі через 6-8 хв. після внутрішньовенного вливання індигокарміну є нормою. Проби Зимницьким у хворих з хронічною затримкою сечі мають свої особливості: залишкова сеча повинна бути випущена вранці в день дослідження; вона не входить в суму добової кількості. До кінця проби через 24 години знову випускають залишкову сечу; останню приєднують до добовій кількості сечі. При повній затримці сечі функціональні проби проводять з постійним катетером. Проби з розведенням і концентрацією в даний час застосовують рідко. Коливання питомої ваги сечі з 1,015 і вище є хорошим показником функції нирок. Постійно низька питома вага сечі в межах 1,008-1,010 - поганий прогностичний ознака. Функціональний стан нирок оцінюється також по визначенню в крові залишкового азоту або сечовини. При підвищених, наростаючих цифрах залишкового азоту крові (понад 50-80 мг%) слід рекомендувати накладення надлобкового свища як перший етап аденомектомії.
Діагноз аденоми простати ґрунтується на даних вищевикладених методів дослідження. Діагностика повинна бути локальною і функціональною. Для оцінки останньої слід користуватися не одним, а декількома методами функціонального дослідження.
Диференціальна діагностика: аденому передміхурової залози слід відрізняти від раку, гострого простатиту, туберкульозу. Слід виключити захворювання, що порушують відтік сечі: запальну або травматичну стриктуру сечівника, обтуруючий камінь його, пухлина шийки сечового міхура. Причиною порушення акту сечовипускання може бути захворювання ЦНС; при останньому відсутні або зменшені позиви до сечовипускання при переповненому сечовому міхурі. Ретельно зібраний анамнез, спеціальне неврологічне дослідження, а також контрастна цистографія («баштовий сечовий міхур») дозволяють встановити правильний діагноз. Слід пам'ятати про можливість аденоми простати у хворих з неврогенным ураженням сечового міхура.
Прогноз. Аденома простати розвивається повільно. Часом розвиток захворювання припиняється, в рідкісних випадках спостерігається інволюція аденоми. В I і II стадіях захворювання не становить небезпеки; консервативна терапія протягом тривалого періоду підтримує гарний стан хворих, які доживають нерідко до глибокої старості. В III та IV стадіях, особливо при залишкової сечі, зниження функції нирок і приєдналася інфекції, прогноз стає серйозним; виникає небезпека уремії, уросепсису. Особливо несприятливий прогноз у випадках блискавичного уросепсису, що розвинувся у хворих з наявністю обструкції. Але і у хворих з III і IV стадіями вчасно проведене хірургічне лікування дає в значній частині випадків задовільні результати.
