Лікування залежить від терміну надходження хворого в хірургічне відділення і від досвіду хірурга. При вступі дитини в перші 24 год від початку захворювання можлива спроба консервативного розправлення инвагината, що позбавляє хворого від операції та можливих післяопераційних ускладнень. Перед спробою консервативного розправлення хворому роблять пресакральную новокаїнову блокаду, вводять розчин атропіну і промедолу у вікових дозуваннях.
Консервативне розправлення проводять в рентгенівському кабінеті. Існують два методу консервативного розправлення: відкритий і закритий. При відкритому методі в пряму кишку вводять катетер, з'єднаний з балоном Річардсона, і під контролем рентгенівського екрану починають нагнітати повітря. Повітря доходить до головної частини инвагината. Продовжують вводити повітря в товсту кишку, підвищуючи в ній тиск. Надлишок повітря виходить через анальний отвір назад. Внаслідок підвищення тиску инвагинат починає розправлятися і, нарешті, повністю зникає.
Закритий метод, який ефективніше відкритого, дозволяє майже у 80-90 % дітей розправити инвагинат. Суть закритого методу полягає в обтурації ампули прямої кишки манжетою спеціального катетера (рис. 15) для створення герметичності і введення повітря в товсту кишку під певним тиском (40-70 мм рт. ст.). Цього тиску буває цілком достатньо для розправлення инвагината. Якщо не вдалося розправити инвагинат з першої спроби, можна нагнітання повітря повторити ще раз.
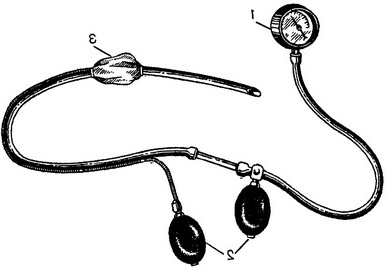
15. Катетер для консервативного розправлення инвагината закритим способом:
1 - манометр; 2 - балон Річардсона; 3 - надувна манжетка
Рентгенологічними ознаками розправлення инвагината є повне виконання контурів товстої кишки, включаючи медіальну частину сліпий, і проходження повітря в тонку кишку. Дитина заспокоюється, і через деякий час з'являється каловий стілець без домішки крові.
При вступі дитини в строки більше 24 від початку захворювання, підозрі на тонкокишкову инвагинацию або відсутності умов для проведення консервативної терапії проводять операцію дезинвагинации.
Перед операцією промивають шлунок. При вираженому токсикозі внутрішньовенно до операції вводять необхідну кількість рідини для боротьби з ним.
Операцію проводять під наркозом з одночасним крапельним переливанням рідини, в тому числі і крові. Операція полягає в розправленні впровадження методом «видоювання». Якщо розправити инвагинат не представляється можливим або якщо після розправлення він виявляється нежиттєздатним, що визначають по темному увазі инвагината і відсутності пульсації артерії кишки після повторного зігрівання її теплим фізіологічним розчином і повторного введення розчину новокаїну в брижу, то проводять резекцію патологічно зміненого відділу в межах здорових тканин з накладенням анастомозу. Дренаж в черевну порожнину вставляють тільки при резекції ділянки кишки.
В неускладнених випадках харчування починають через 4-6 год після операції, дрібно, невеликими порціями кожні 2 год. Так, при харчуванні дитини грудьми годують зцідженим грудним молоком кожні 2 год по 20 мл. З наступного дня збільшують кількість молока на кожне годування на 15-20 мл Потім проміжки між годуваннями збільшують і переходять на харчування грудьми (приблизно з 3-го дня при сприятливому перебігу післяопераційного періоду). Необхідне дитині кількість рідини заповнюють парентеральним введенням її. При резекції кишок тривалість парентеральної терапії до 1-го тижня і темп збільшення обсягу харчування більш повільні.
Після операції хворому надають положення по Федорову. При блювоті вставляють шлунковий зонд і промивають шлунок до чистих вод. Особливу увагу приділяють профілактиці пневмонії та боротьби з парезом кишок. Антибіотики при неускладнених формах гострої інвагінації не призначають. Перший після операції стілець показують лікарю. Повторні інвагінації в дітей спостерігають вкрай рідко.
