Ортопедичне лікування паралічів полягає в усуненні деформацій опорно-рухового апарату (контрактур, обмеження рухів і розхитаності в суглобах), у відновленні сили, тонусу м'язів, а також у запобіганні посилення спастичних явищ при церебральному паралічі або прогресування слабості мускулатури при млявому паралічі.
Ортопедичне лікування паралічів по-різному в залежності від періоду хвороби. У гострому періоді воно зводиться до профілактики утворення контрактур. З цією метою необхідно слідкувати за тим, щоб кінцівки хворого перебували в правильному (фізіологічному) положенні (рис. 1 і 2). При млявих паралічах для цього використовують гіпсові шини, лонгет.
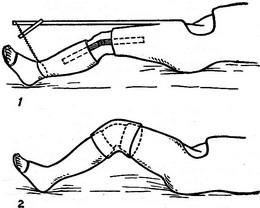 Рис. 18. Гіпсові пов'язки для усунення згинальної контрактури в колінному суглобі: 1 - з шарніром і закруткою; 2 - етапна. |
При відкритих пошкодженнях периферичних нервів необхідна профілактика нагноєння рани, раннє зшивання нервів. У відновлювальному періоді всі лікувальні заходи спрямовані на відновлення втрачених функцій (масаж, лікувальна фізкультура, медикаментозне лікування, при млявих паралічах - електростимуляція паралізованих м'язів, «гарячі укутування»), усунення контрактур витягом ортопедичними апаратами (див.), гіпсовою пов'язкою (рис. 18).
В період залишкових явищ поліомієліту вдаються до операцій на кістках, суглобах, м'язах (артроризы, артродезы, сухожильно-м'язова пластика). Використовується також ортопедичне взуття, ортопедичні коригуючі апарати. Правильна укладка хворого, шинування кінцівок (наприклад, при поліомієліті) дозволяють уникнути розвитку контрактур. Починають ортопедичне лікування завжди з консервативних заходів і тільки після підготовки або відсутності ефекту переходять до операцій. Призначення ортопедичних апаратів проводиться з лікувальною метою і з метою закріплення досягнутих результатів; то ж відноситься і до ЛФК, масажу.
Парез кишечника - див. Непрохідність кишечника.
Серед різноманітних уражень нервової системи, що супроводжуються тими чи іншими порушеннями функцій кінцівок і хребта, слід розрізняти спастичні церебральні паралічі, а також мляві, або периферичні, паралічі. Найбільший відсоток серед хворих, що потребують ортопедичної допомоги, складають діти, які страждають деформаціями та порушеннями функції опорно-рухового апарату.
Хворим з клінічними явищами спастичного церебрального паралічу необхідно тривале систематичне лікування; воно повинно бути комплексним, поєднувати в собі медикаментозну терапію, лікувальну гімнастику, працетерапію, консервативні та оперативні ортопедичні заходи, курортне лікування, а також навчання повзання та ходіння. Ортопедичне лікування в перші місяці життя дитини полягає в зміні положення і правильному укладанні, щоб навчити дитину утримувати голову, а також попередити розвиток контрактур і первинних хибних положень кінцівок. Одночасно з цим потрібно проводити лікувальну гімнастику, спочатку пасивну, а починаючи з 7-8 місяців активну, теплі ванни. При наявності контрактур нерідко вдаються до тенотомії або миотомии з подальшим застосуванням гіпсової пов'язки. Для виправлення контрактури в кульшових і колінних суглобах застосовують високу гіпсову пов'язку з товстим ватяною прокладкою, яку через 6 тижнів замінюють великий гіпсово-желатинової ліжечком (В.Д. Чаклин). У такому ліжечку тримають дитину протягом декількох місяців, одночасно застосовуючи теплі ванни, лікувальну гімнастику і медикаментозне лікування. При спастичних паралічах, крім операцій на м'язах і сухожиллях, застосовують операції на нервах і іноді на кістках. Для усунення эквинусного положення стопи доцільні подовження ахілового сухожилля і операція Штоффеля II, окремо і в поєднанні. При згинальних контрактурах колінних суглобів ефективні тенотомії (див.) і пластичне подовження згиначів гомілки. Оперативне втручання в області кульшового суглоба полягає головним чином в усуненні приводить і згинальної контрактур шляхом субспинальной миотомии і миотомии аддукторів. Для усунення привідної контрактури застосовують також резекцію сфінктерного нерва (внутритазовую за Зелингу або внетазовую по А. С. Вишневським). Особливе значення в закріплення результатів лікування має застосування протезно-ортопедичних апаратів.
При лікуванні хворих з паралитическими формами поліомієліту велике значення має ортопедична профілактика. Лікування хворих повинно бути комплексним, наступності і продовжуватися в ряді випадків протягом багатьох років. Ортопедичне лікування потрібно починати з моменту встановлення діагнозу і виявлення тих чи інших парезів і паралічів. Профілактика полягає насамперед у створенні правильного положення хворого в ліжку і забезпеченні повного спокою в гострій стадії захворювання незалежно від віку хворого та форми поліомієліту. Матрац повинен бути достатньо твердим, дитина лежить на спині з витягнутими ногами, стопи не повинні відвисати, а перебувати під прямим кутом і упиратися у вертикальну підставку. Для запобігання внутрішньої або зовнішньої ротації кінцівки її укладають між мішками з піском. Таке положення кінцівок охороняє від розвитку контрактур і перерозтягнення м'язів і зв'язкового апарату. Маленьким і неспокійним дітям для утримання ніг у правильному положенні накладають гіпсові або пластмасові знімні шини до паху. При підозрі на ураження поліомієлітом м'язів спини і тулуба хворого слід укласти в гіпсову ліжечко, а також тримати в положенні на животі. При різких болях Т. З. Зацепін і В. М. Присман рекомендували укладати дітей на більшу, туго набиту пером подушку для створення лордозу, при якому зменшується натяг спинного мозку, корінців і знижуються болю. Всі заходи з попередження контрактур доцільно проводити в поєднанні з лікувальною гімнастикою, спочатку пасивною, а потім по мірі відновлення м'язів - активною.
Лікування у відновлювальному періоді поліомієліту полягає у попередженні і усуненні вже розвинулися контрактур за допомогою масажу, лікувальної гімнастики, витягання. Застосовують також шинно-гільзового апарати. Частіше оперативні втручання застосовують у період залишкових явищ з метою відновити або поліпшити м'язову рівновагу, створити стійку кінцівку. Правильний вибір тієї або іншої операції може бути зроблено на підставі ретельного аналізу картини паралічу і співвідношення м'язових сил. Насамперед слід усунути наявні контрактури, що досягається коригуючої гімнастикою, тепловими процедурами, постійним витягом вантажами, ортопедичними апаратами, етапними гіпсовими пов'язками, теномио-фасциотомиями, остеотомиями, резекцією, метаплазія за Н. Р. Вредену. Оперативні втручання, що застосовуються у цьому періоді, полягають: 1) в подовженні сухожиль і перетині апоневрозів, 2) в пересадці сухожиль функціонуючих м'язів для заміни функції паралізованих, 3) в стабілізуючих операцій на кістках і суглобах у вигляді артродезу (див.) і артрориза (див.), а також у фіксації хребта, 4) операції подовження кінцівки.
Пошкодження периферичних нервів може виникнути відразу в момент травми або розвинутися як наслідок здавлення нерва рубцями, кісткової мозолем і вторинних ушкоджень у ньому. Травматичне ураження нервів та нервових сплетінь можливо в будь-якому віці (див. Плексит). Лікування необхідно починати якомога раніше. Для цього систематично проводять масаж і лікувальну фізкультуру, застосовують вітаміни В1 і В12. При відкритому пошкодженні м'яких тканин і своєчасно розпізнаному пошкодженні нерва необхідно враховувати, що периферичні нервові стовбури мають високі регенеративними властивостями, для прояву яких необхідно створити відповідні умови. Головними умовами, що забезпечують проростання аксонів з центрального відрізка нерва в периферичний, є: профілактика нагноєння рани і правильне зіставлення країв пошкодженого нервового стовбура. Чим раніше це буде зроблено, тим більше передумов для позитивного результату. При неускладненій рані кращим строком для операції є перші два тижні.
При накладення первинного шва нерва необхідно зберігати цілісність эпиневрия, а виділяється нерв поміщати в ложі незмінених м'язів або огортати його фібринової плівкою. У більш пізні терміни, коли не можна накласти первинний шов, обмежуються невролизом, неврорафией, заміщенням паралізованого нерва і великих дефектів його - пластика нерва, а також операціями на сухожиллях і суглобах (рис.).
Найбільш частим об'єктом невролиза є променевої, ліктьової, серединний нерви, малогомілковий нерв. Пластику нерва проводять у тих випадках, коли дефект нерва настільки великий, що провести неврорафию не представляється можливим. Найкращим заміщує матеріалом є заморожений гомотрансплантат.
При стійких зміни і при безуспішності відновлення функції нерва вдаються до операцій на кістках, суглобах, м'язах. При пошкодженні великих периферичних нервів нижніх кінцівок - сідничного і великогомілкового і при наявності стійких порушень застосовуються в одних випадках артроризы, в інших - артродезы голено-стопного суглоба. Артродезы за методом Р. Р. Вредена і А. А. Оппеля, Ю. Ю. Джанелідзе, Лортиуара виробляються при різко вираженою бічною розпущеності стопи. При відвислої стопі можна обмежитися заднім артроризом за Кемпбелу або за Ст. Д. Чакліном. При ізольованому пошкодженні малогомілкового нерва вдаються до пересадки сухожилля великогомілкової м'язи на зовнішній край стопи - у випадках пошкодження поверхневої гілки, і до пересадки сухожилля довгої малогомілкової м'язи на внутрішній край стопи - при ушкодженні глибокої гілки цього нерва. При пошкодженні сідничного нерва через рано настають трофічних розладів (трофічні виразки) доводиться робити ампутацію або забезпечувати хворих ортопедичним взуттям. У більш рідкісних випадках виробляються ортопедичні стабілізуючі операції.
На верхніх кінцівках при паралічі променевого нерва проводять різного роду пересадження згиначів на розгиначі кисті. Найбільш ефективними є операції Е. Ю. Остен-Сакена, Ю. Ю. Джанелідзе, при яких сухожилля ліктьового згинача кисті пересаджують на довгий розгинач і довгу відводить м'яз великого пальця, а сухожилля променевого згинача на загальний розгинач пальців.
Досвід багатьох вітчизняних хірургів Ю. Ю. Джанелідзе, Н. Н. Пріорів, М. В. Струков, В. Д. Чаклин та ін) показав, що подібна операція забезпечує отримання активного розгинання пальців.
Ортопедичне лікування паралічів: 1 - виділення сухожилля загального розгинача пальців, а також сухожилля довгого розгинача і довгою відвідного м'яза великого пальця (вгорі зліва - шкірний розріз); 2 - виділені сухожилля ліктьового і променевого згиначів кисті для пересадки на тил кисті (внизу зліва - шкірний розріз); 3 - «перехресна» пересадка; сухожилля ліктьового згинача на тильній поверхні передпліччя проводиться під сухожилля загального розгинача пальців і пришивається до петлі, утвореної з сухожиль, що йдуть до великого пальця (довгого розгинача і довгою відвідного м'яза великого пальця), сухожилля променевого згинача пришивається до петлі, утвореної з сухожиль загального розгинача пальців.
