Ефекти речовин, що містяться в задній частці гіпофіза, проявляються на сечовиділенні, на артеріальному тиску, на скороченні матки і на молокоотдаче. Відзначається певна ритмічність виділення гормонів нейрогипофизом, але в даний час розглядається і інша, дуже важлива сторона функції задньої частки гіпофіза, а саме - її вплив на функцію аденогіпофіза, що буде викладено дещо нижче у зв'язку з розбором гіпоталамічної нейросекреції.
Циклічні зміни характеру і кількості виділяються гормонів гіпофіза знаходяться в залежності від життєдіяльності гіпоталамуса, що було доведено численними експериментами. Так, роз'єднання гіпоталамуса і гіпофіза, вироблене шляхом перерізання ніжки гіпофіза, руйнування гіпоталамуса хімічним або электрокоагуляционным шляхом призводить до атрофії гонад внаслідок припинення виділення гонадотропних гормонів і відсутності овуляції, так як подібний гіпофіз здатний до виділення лише FSH. Відомі також факти, згідно з якими, прикладаючи електричний подразник до тим чи іншим частинам гіпоталамуса, можна змінити статеві цикли, приводячи в одних випадках до затримки розвитку фолікулів, в інших - затримці розвитку жовтих тел.
Гіпоталамус являє собою частину діенцефального відділу мозку. Межа його простягається від зорової хіазми спереду і закінчується мамиллярными тілами ззаду, а праворуч і ліворуч визначається зоровим трактом. Вгорі гіпоталамус відокремлюється від таламуса борозенкою. Дно третього шлуночка кпереди від мамиллярных тел виступає вниз у вигляді сірого бугра; далі цей виступ переходить у лійку, а потім в гіпофізарну ніжку і далі - в задню частку гіпофіза.
Розширена верхня частина воронки носить назву медіальної эминенции, яка і утворює волокна гіпоталамо-гіпофізарного пучка, що спускається в нейрогіпофіз.
Цитоархитектоника гіпоталамуса надзвичайно складна. Його сіра речовина розташовується навколо порожнини третього шлуночка; нервові клітини при цьому групуються у ядра, яких у людини налічується 32 пари (Kuhlenbeck, 1954). Передня зона гіпоталамуса має відношення до парасимпатическому відділу нервової системи, а задня - до симпатическому.
Серед численних ядер гіпоталамуса деякі віддають свої клітинні нейрити воронці гіпофіза і простежуються у згадуваному раніше гіпоталамо-гипофизарном пучку (Л. А. Пинес, 1957). Частина цих аксонів, проходячи через медіальну эминенцию, віддає гілки до капілярах первинного судинного сплетення портальної системи, безпосередньо кровоснабжающие передню частку гіпофіза. Таким чином, визначається виразний анатомічний субстрат, завдяки якому можливо як чисто нервове, так і гуморальну вплив гіпоталамуса на гіпофіз. Крім описаних зв'язків, необхідно відмітити, що гіпоталамус входить до складу ретикулярної формації стовбура головного мозку, будучи її диэнцефальным кінцем. Це призводить до можливості впливу на функцію гіпоталамуса через впливу, додані до ретикулярної формації. Нарешті, гіпоталамус має добре розвиненою системою шляхів, проводять гіпоталамічні імпульси в стволову частину мозку і спинний мозок, а також сприймають імпульси, що йдуть від цих утворень.
Розгляд функції клітин ядерних скупчень гіпоталамуса показує, що частина з них має нервнопроводниковой здатністю, а частина - нейросекреторной.
Феномен нейросекреції був вперше відкритий Dahlgren (1914) і детально досліджений Scharer, Hanstrom, Collin, А. Л. Полєновим, Б. В. Альошиним та ін. Саме з феноменом нейросекреції пов'язана можливість передачі гіпоталамічного впливу на гіпофіз. Ще ранніми роботами було встановлено, що введенням екстрактів серединного гіпоталамуса можна викликати тічку у тварин, яка розвивалася навіть в умовах перерізання ніжки гіпофіза. У гипофизэктомированных тварин тічка неможлива. Таким чином, було встановлено, що в гіпоталамусі виробляються якісь гуморальні речовини, які впливають на гіпофізарну активність. Вироблення цих речовин пов'язана з нейросекрецией (рис. 2).
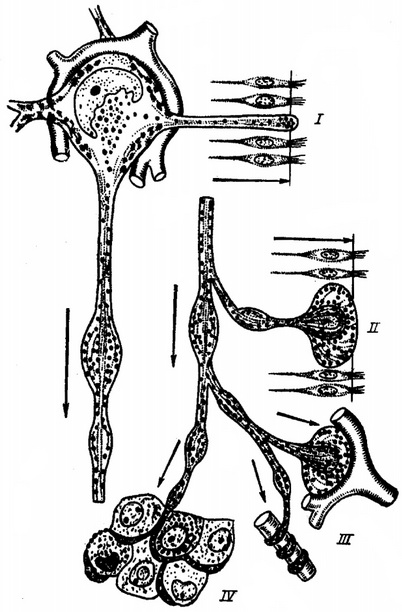
Рис. 2. Гіпоталамічна нейросекреторная клітка і типи нейросекреторных контактів (за А. Л. Поленову).
I - дендровентрикулярный контакт в порожнину III шлуночка; II - аксоновентрикулярный контакт; III - аксоновазальный контакт; IV - аксоноаденарный контакт.
